AVE Hemorrágico
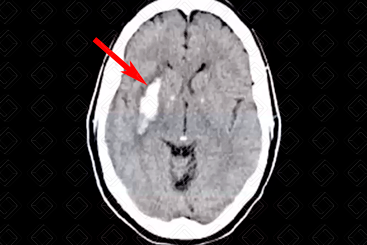 Figura 1. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Figura 1. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Descrição da figura 1: Imagem espontaneamente densa no putâmen direito com halo de edema circunjacente (seta vermelha), compatível com sangramento, em paciente hipertenso.
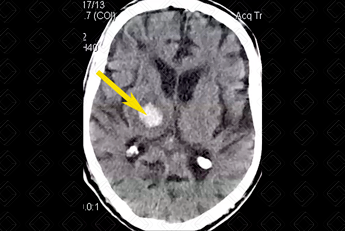 Figura 2. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Figura 2. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Descrição da figura 2:
Imagem hiperdensa, compatível com sangramento no tálamo direito (seta amarela).
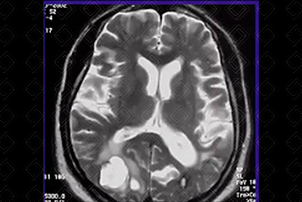 Figura 3. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Figura 3. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
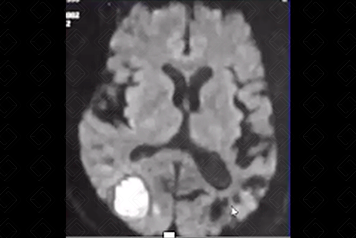 Figura 4. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Figura 4. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
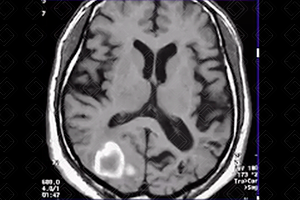 Figura 5. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Figura 5. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Descrição das figuras 3, 4 e 5:
Ressonância magnética do crânio (esquerda para a direita: T2/difusão/T1): presença de hematoma occipital direito, paciente normotenso – provável angiopatia amiloide.
Acidente vascular hemorrágico:
Trata-se de uma causa comum de deterioração neurológica aguda e uma frequente indicação para estudos neurológicos de urgência.
Quadro clínico: Variável, dependendo da região acometida.
-
Existem várias
etiologias
para
o
AVE hemorrágico.
N
este conteúdo,
abordaremos
as causas não traumáticas:
- Hemorragia hipertensiva: Hematoma focal agudo ou micro-hemorragias. Localizações mais comuns: putâmen e cápsula externa (mais comuns, cerca de 60-65% dos casos). Outras localizações típicas são tálamo, centro semioval, cerebelo e ponte (f iguras 1 e 2);
- Angiopatia amiloide: Hemorragia lobar espontânea, idosos normotensos e com demência. Caracteristicamente, as áreas de sangramento se apresentam como focos múltiplos que poupam os núcleos da base e o tronco cerebral e estão localizadas na junção corticomedular (f iguras 3, 4 e 5);
- Hemorragia pós-infarto: Começa a surgir na fase subaguda (em torno do sétimo dia). Pode ocorrer mais precocemente nos pacientes submetidos à trombólise venosa (quando ocorre subsequente lise dos êmbolos e a circulação é restaurada na área isquêmica, o endotélio lesado permite que o sangue extravase para o parênquima previamente infartado ou isquêmico. O resultado é sua transformação hemorrágica);
- Discrasias e anticoagulação: Em geral, hemorragias de qualquer natureza;
- Tumores: Alguns tumores podem sangrar comumente, sendo os principais: adenoma hipofisário, glioblastoma multiforme, metástases (pulmão, rim, coriocarcinoma, melanoma e tireoide), linfoma e outros;
- Malformações arteriovenosas: Anomalia congênita, descoberta na maioria dos casos ao redor dos 20-40 anos; 50% dos casos cursam com hemorragia;
- Aneurismas: Cerca de 80-90% das hemorragias subaracnoides (HSA) não traumáticas são causadas por ruptura de aneurisma intracraniano. Da mesma forma, o sintoma de apresentação mais comum de um aneurisma é a hemorragia subaracnoide (outra causa muito comum de HSA é o trauma).
-
Exames de imagem:
- Tomografia computadorizada (TC) do crânio: Exame de escolha nos pacientes que estão na emergência e precisam de rápida definição a respeito da presença de sangramento ou não e sua extensão. Na maioria dos casos, nas fases agudas , o sangramento apresenta-se como imagem espontaneamente densa na TC em geral, superior a 50 UH (única exceção são nos pacientes com anemia extrema ou distúrbios da coagulação, quando os hematomas agudos podem se apresentar isodensos na imagem). Já na fase subaguda (por volta de 1-6 semanas), o hematoma costuma apresentar-se isodenso ao parênquima na tomografia. Na forma crônica , eles são hipodensos ;
- Ressonância magnética do crânio: As características de imagem vão depender da fase de degradação da hemoglobina: na fase superaguda (cerca de 6 horas) há predomínio de oxi-hemoglobina com sinal intermediário em T1, hipersinal em T2 e ausência de sinal do gradiente; fase aguda (6-72 horas) predomina deoxi-hemoglobina com sinal intermediário em T1, queda acentuada do sinal em T2, gradiente se mantém sem sinal; fase subaguda (cerca de 4 a 7 dias) há predomínio da meta-hemoglobina com aumento do sinal em T1, queda do sinal em T2 e gradiente; fase subaguda tardia (1 a 4 semanas) meta-hemoglobina extracelular com hipersinal em T1 e T2, mantém sinal ausente no gradiente; fase crônica precoce e tardia (meses a anos) há resíduos de hemossiderina e ferritina, queda de sinal nas três sequências.
Diagnósticos diferenciais: T umores (alguns podem sangrar e ser confundidores).
Autoria principal: Elazir Mota (Radiologia, especialista em Radiologia Pediátrica).
Morotti A, Arba F, Boulouis G, et al. Noncontrast CT Markers of Intracerebral Hemorrhage Expansion and Poor Outcome. Neurology. 2020; 95(14):632-43.
Boulouis G, Morotti A, Charidimou A, et al. Noncontrast Computed Tomography Markers of Intracerebral Hemorrhage Expansion. Stroke. 2017; 48(4):1120-5.
Paciaroni M, Agnelli G, Caso V, et al. Manifestations of Stroke (Frontiers of Neurology and Neuroscience, Vol. 30). Basel: Karger, 2012. pp. 141-144.
Flaherty ML, Haverbusch M, Kissela B, et al. Perimesencephalic subarachnoid hemorrhage: incidence, risk factors, and outcome. J Stroke Cerebrovasc Dis. 2005; 14(6):267-71.
Gras P, Giroud M, Dumas R. Intracerebral hemorrhage. Neurology. 1992; 42(9):1852.