Hipercalcemia
A hipercalcemia caracteriza-se por níveis de cálcio sérico corrigido superiores a 10,5 mg/dL (normal entre 8,6 e 10 mg/dL) ou de cálcio iônico acima de 5,6 mg/dL (normal entre 4,5 e 5,6 mg/dL). As causas dessa condição médica são diversas, incluindo distúrbios da vitamina D (como a suplementação excessiva), uso de medicamentos e no contexto da terapia intensiva.
No entanto, aproximadamente 90% das pessoas com hipercalcemia têm como causa o hiperparatireoidismo primário (HPTP) ou malignidade.
É preciso avaliar, ainda, se paciente passou por procedimento estético. A injeção do polimetilmetacrilato (PMMA) em grandes quantidades pode levar, em raros casos, à formação de granulomas com hipercalcemia grave e potencialmente fatal.
-
O cálcio sérico total é composto por três frações:
- Cálcio livre ionizado - 50%: Fração mais importante e essencial para os processos metabólicos;
- Cálcio ligado a proteínas - 40% : A principal proteína é a albumina e seu nível sérico influencia o cálcio total;
-
Cálcio complexado – 10%:
Ligado a ânions como bicarbonato, citrato, fosfato, lactato e sulfato.
-
Homeostase do cálcio - breve resumo:
- Órgãos-chave: esqueleto, intestino e rins;
- Absorção: em uma dieta com 1.000 mg/dia, apenas 200 mg são absorvidos;
- Filtração e reabsorção: cálcio livre e complexado são filtrados livremente e 99% é reabsorvido (passivamente no túbulo contorcido proximal e Alça de Henle e ativamente no túbulo contorcido distal e coletor sob influência da vitamina D e do PTH);
-
A carga filtrada de cálcio é de aproximadamente 10.000 mg/dia com cerca de 200 mg excretados na urina;
-
Desequilíbrios nesse sistema podem afetar absorção, reabsorção e excreção, levando a hipercalcemia;
- PTHrP: proteína relacionada ao PTH e é produzida por grande número de neoplasias malignas.
Anamnese
Quadro clínico:
A hipercalcemia pode se apresentar de variadas formas clínicas, a depender dos níveis séricos de cálcio, velocidade de instalação e condições clínicas pré-existentes. Níveis séricos entre 12 a 14 mg/dL costumam ser bem tolerados cronicamente.
Em pacientes com hiperparatireoidismo, as manifestações costumam ser mais sutis. Por outro lado, em casos relacionados com tumores que cursam com hipercalcemia acentuada, os sintomas podem ser abruptos e muito graves. Nesses casos, considera-se uma emergência médica com risco de vida.
-
Possíveis manifestações renais:
- Poliúria;
- Polidipsia;
- Nefrolitíase;
- Nefrocalcinose;
- Acidose tubular renal distal;
- Diabetes insipidus nefrogênico;
- Insuficiência renal aguda e crônica.
-
Possíveis manifestações gastrointestinais:
- Anorexia;
- Náuseas e vômitos;
- Constipação;
- Pancreatite;
- Doença ulcerosa péptica.
-
Possíveis manifestações musculoesqueléticas:
- Fraqueza muscular;
- Dor e desmineralização;
- Fadiga.
-
Possíveis manifestações cardiovasculares:
- QT curto;
- Intervalo PR prolongado;
- Complexo QRS alargado;
- Bradicardia;
- Hipertensão.
-
Possíveis manifestações neurológicas:
- Confusão mental;
- Esturpor e coma.
Etiologia
-
Distúrbios endócrinos com produção excessiva de PTH:
- Hiperparatireoidismo primário esporádico;
- Hiperparatireoidismo primário familiar;
- Hiperparatireoidismo terciário.
-
Distúrbios endócrinos sem produção excessiva de PTH:
- Hipertireoidismo;
-
Feocromocitoma;
- Vipoma;
- Hipoadrenalismo.
-
Hipercalcemia associada à malignidade:
- Hipercalcemia da malignidade com PTHrP elevado: hipercalcemia humoral de malignidade; tumores sólidos e metástases esqueléticas; malignidades hematológicas;
-
Hipercalcemia da malignidade com elevação de outros fatores sistêmicos: elevação de 1,25(OH)2D; elevação de citocinas; hiperparatireoidismo ectópico;
mieloma múltiplo.
-
Distúrbios inflamatórios:
- Distúrbios granulomatosos;
-
Síndromes virais como o HIV, por exemplo.
-
Síndromes pediátricas:
- Síndrome de Williams;
- Hipercalcemia infantil idiopática (CYP 24A1, mutações SLC34A1);
- Hipofosfatasia;
- Deficiência congênita de lactase;
- Deficiência congênita de sucrase-isomaltase.
-
Induzida por medicamento:
- Tiazídicos;
- Lítio;
- Inibidores de SGLT2;
- Vitamina D;
- Vitamina A;
- Denosumab;
- Antiestrogênicos;
- Teriparatida; Abaloparatida;
- Teofilina;
- Foscarnet;
- Intoxicação por alumínio;
-
Dieta cetogênica.
Algoritmo Diagnóstico Etiológico de Hipercalcemia
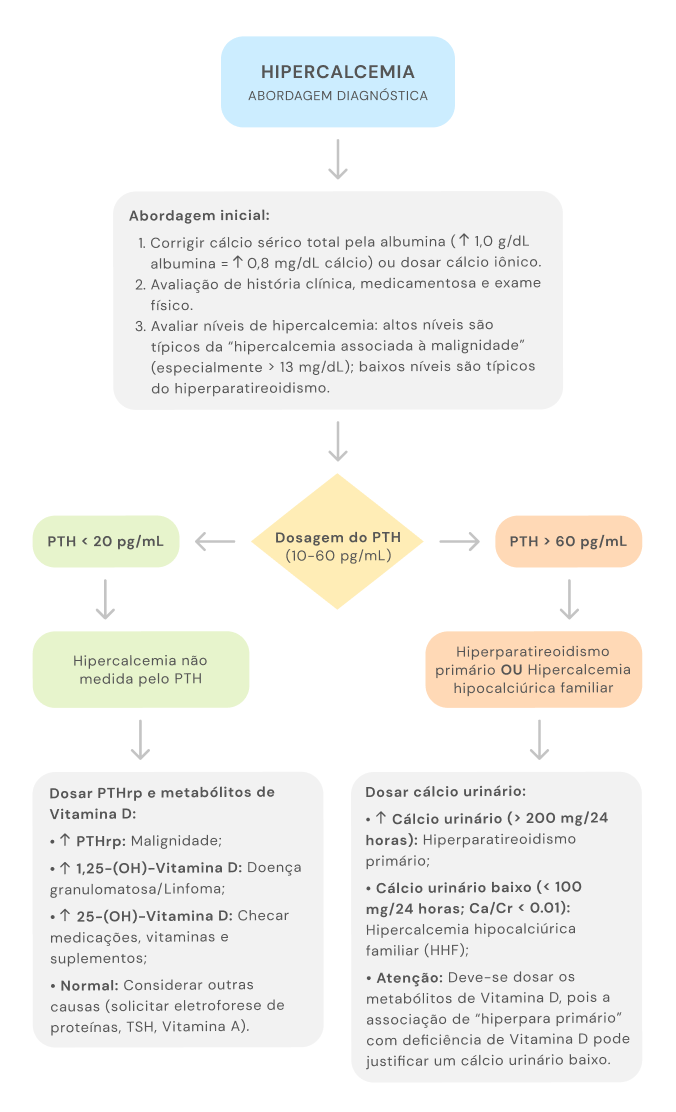
Para cálculo de correção do cálcio pela albumina, acesse a calculadora específica:
-
A abordagem terapêutica depende dos níveis de cálcio e da sintomatologia presente:
-
Hipercalcemia leve
(cálcio corrigido > 10,5 e < 12 mg/dL) ou hipercalcemia moderada assintomática
(cálcio corrigido ≥ 12 e ≤ 14 mg/dL):
- Geralmente não necessita de intervenção aguda;
- Evitar fatores que pioram a hipercalcemia, como diuréticos tiazídicos, terapia com carbonato de lítio, depleção de volume, períodos prolongados de repouso ou inatividade e uma dieta com alto teor de cálcio (superior a 1.000 mg/dia);
-
Recomenda-se hidratação adequada (pelo menos 6-8 copos de água por dia) para minimizar o risco de nefrolitíase.
-
Assintomáticos ou levemente sintomáticos com hipercalcemia crônica moderada (cálcio entre 12 e 14 mg/dL):
- P odem não necessitar de terapia imediata, no entanto aumento agudo dos níveis de cálcio pode causar efeitos gastrointestinais e alterações no sensório. Nesse cenário, pode-se tratar conforme descrito para hipercalcemia grave.
- Hipercalcemia grave (cálcio corrigido > 14 mg/dL) ou sintomáticos: Tratar mesmo sem sintomas;
-
Possibilidades terapêuticas:
- Hidratação: Infusão rápida de cloreto de sódio a 0,9% seguida por uma infusão contínua de 3 a 4 litros ao longo de 24 a 48 horas, começando com uma taxa de 200-300 mL/hora ajustada para manter a diurese entre 100-150 mL/hora. O objetivo é aumentar a excreção de cálcio pela urina, promovendo maior filtração glomerular de cálcio e reduzindo sua reabsorção. Cuidado em pacientes com IC ou IRA. Frequentemente não é suficiente para hipercalcemia maligna associada (HMA);
- Inibição da reabsorção óssea: As opções são Denosumabe, bisfosfonato intravenoso (IV) e calcitonina (IM ou SC). Após reidratação, o Denosumabe (120 mg) pode ser administrado subcutaneamente e repetido nas semanas 1, 2, 4 e, depois, mensalmente para manutenção dos níveis de cálcio; ele não é excretado pelos rins, tornando-se uma opção para pacientes com insuficiência renal grave. Atenção aos efeitos adversos: erupção cutânea, infecções e hipocalcemia transitória, especialmente em casos de deficiência de vitamina D. Bisfosfonatos intravenosos, como o Ácido zoledrônico ou o Pamidronato, são alternativas, podendo causar febre, sintomas gripais e hipocalcemia temporária. A calcitonina de salmão, por sua vez, age mais rapidamente que o Denosumabe e bisfosfonatos, reduzindo o cálcio sérico em poucas horas, mas seu efeito é menos duradouro e pode levar à taquifilaxia após 2 a 3 dias. Quando o caso em questão for de hipercalcemia associada a malignidade, é sugerida a combinação de calcitonina tanto com um bisfosfonato intravenoso quanto com o Denosumabe intravenoso, já como tratamento inicial;
- Calciurese: Nos casos em que o PTHrP ou o PTH sejam mediadores patogênicos do distúrbio, a inibição da reabsorção óssea por si só pode ser insuficiente para normalizar o cálcio sérico. Além disso, em pacientes com alteração da função renal e/ou insuficiência cardíaca, poderá haver necessidade de melhor controle volêmico. Nesses casos, após hidratação, a Furosemida (20 a 40 mg) pode ser administrada EV tanto para controlar manifestações clínicas de excesso de volume quanto para promover calciúria. Deverá se ter atenção com potenciais distúrbios eletrolíticos como a hipocalemia e hipomagnesemia;
- Redução da absorção de cálcio pelo intestino: Os glicocorticoides diminuem a absorção de cálcio no intestino e aumentam sua excreção pela urina, além de diminuírem a produção de vitamina D em doenças granulomatosas e neoplasias hematológicas. A Hidrocortisona, quando administrada EV (200 a 400 mg por 24 horas durante 3 a 5 dias), pode ser a opção inicial ou o tratamento adicional em casos refratários. É preciso atentar aos efeitos colaterais, incluindo hiperglicemia e perda óssea;
- Calcimiméticos : O Cinacalcete atua como um agonista do receptor sensível ao cálcio (CaSR), aumentando a sensibilidade desse receptor ao cálcio extracelular e reduzindo a secreção de PTH. É eficaz no tratamento da hipercalcemia severa e crônica associada ao hiperparatireoidismo primário, particularmente em casos decorrentes de carcinoma de paratireoide, em especial quando a cirurgia não é uma opção. As doses podem variar de 30 mg 2x/dia até 90 mg 4x/dia. Nos casos de carcinoma de paratireoide é sugerido iniciar o tratamento com um calcimimético já associado ao bisfosfonato intravenoso ou ao Denosumabe;
-
Cetoconazol:
É um agente antifúngico imidazol que pode ser usado em doenças como a sarcoidose, tuberculose, doença granulomatosa relacionada ao silicone e indivíduos com variantes inativadoras do CYP24A1 e o seu mecanismo de ação se dá através da inibição da produção de 1,25(OH)2D. Pode ser usado em substituição aos glicocorticoides ou usado em combinação com doses menores de glicocorticoides na hipercalcemia associada a esses distúrbios;
- Diálise: A diálise é indicada principalmente para pacientes com hipercalcemia grave que não respondem a outras terapias ou que apresentam insuficiência renal. Tanto a diálise peritoneal quanto a hemodiálise são eficazes na eliminação do cálcio ionizado do líquido extracelular em questão de horas;
- Mobilização: É crucial mobilizar o paciente. Caso isso não seja viável, pode ser necessário manter o tratamento com agentes antirreabsortivos.
-
Observações:
- Para pacientes que apresentam hipercalcemia e não podem utilizar bisfosfonatos (ex.: devido a uma severa insuficiência renal), é possível recorrer ao uso combinado de Denosumabe e calcitonina. O tratamento deve começar com uma dose reduzida de 0,3 mg/kg. Caso o nível desejado de cálcio não seja atingido em cerca de 1 semana, uma segunda dose pode ser administrada;
- É aconselhável monitorar os níveis séricos de 25-hidroxivitamina D [25(OH)D], uma vez que indivíduos com deficiência de vitamina D estão mais suscetíveis a desenvolver hipocalcemia após receberem Denosumabe;
- Após estabilizar a hipercalcemia aguda, deve-se focar no tratamento da condição subjacente que está causando a hipercalcemia.
-
Autoria principal:
Maikel Ramthun (Nefrologia e Medicina Intensiva).
Revisão:
Maria Angélica G. Alonso (Nefrologia e Clínica Médica).
Goltzman D. Approach to Hypercalcemia. In: Feingold KR, Anawalt B, Blackman MR, et al. Endotext. [Internet]. South Dartmouth, MA: MDText.com. (Accessed on March 12, 2025).
El-Hajj Fuleihan G, Clines GA, Hu MI, et al. Treatment of Hypercalcemia of Malignancy in Adults: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2023; 108(3):507-528.
Walker MD, Shane E. Hypercalcemia: A Review. JAMA. 2022; 328(16):1624-1636.
Manfro AG, Lutzky M, Dora JM, et al. Case reports of hypercalcemia and chronic renal disease due to cosmetic injections of polymethylmethacrylate (PMMA). J Bras Nefrol. 2021; 43(2):288-292.
Pagana KD, Pagana TJ, Pagana TN. Mosby’s Diagnostic & Laboratory Test Reference. 14th ed. St. Louis: Elsevier, 2019.
Martins HS, Brandão Neto RA, Velasco IT. Emergências Clínicas: Abordagem Prática - USP. 12a ed. Barueri: Manole, 2017.
Riella MC. Princípios de nefrologia e distúrbios hidroeletrolíticos. 5a ed. Rio de Janeiro: Guanabara Koogan, 2010.
Kraft MD, Btaiche IF, Sacks GS, et al. Treatment of electrolyte disorders in adult patients in the intensive care unit. Am J Health Syst Pharm. 2005; 62(16):1663-82.