Histerectomia Total por Via Abdominal
Definição: A histerectomia abdominal total consiste na retirada do útero com o colo, em razão das mais diversas etiologias, entre malignas e benignas, sendo os leiomiomas sintomáticos e o prolapso de órgão pélvico as indicações mais frequentes.
-
Classificação:
- Histerectomia supracervical ou subtotal.
-
Histerectomia total.
-
Histerectomia total com salpingo-ooforectomia bilateral.
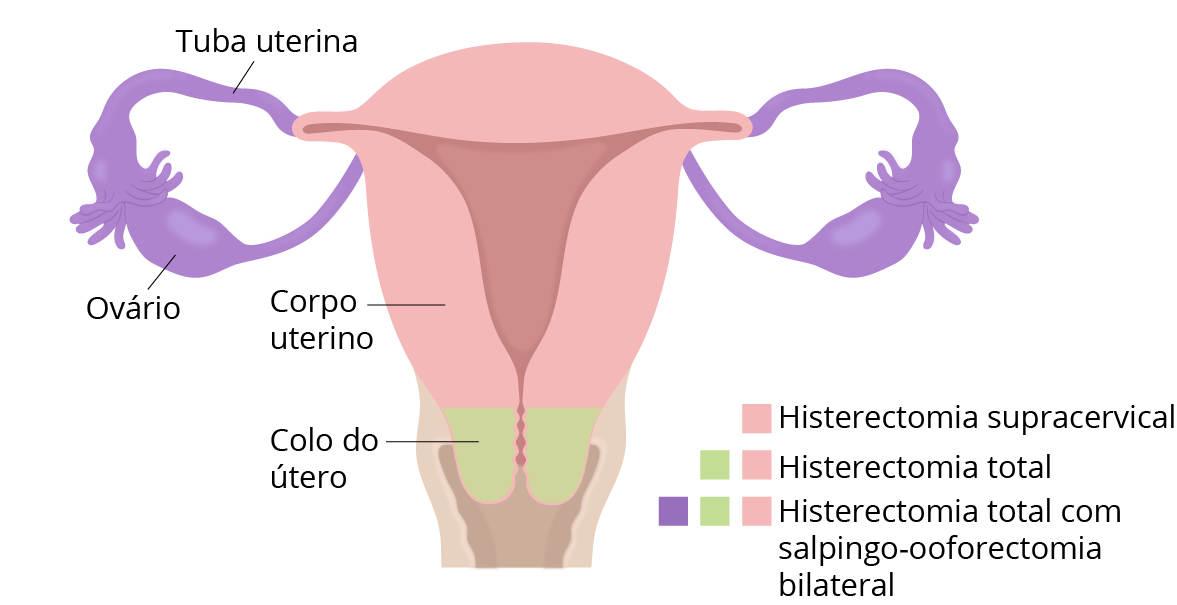 Figura 1.
Classificação das histerectomias.
Adaptada de:
Hoffman BL, et al., 2014
Figura 1.
Classificação das histerectomias.
Adaptada de:
Hoffman BL, et al., 2014
- 1 afastador Baufour válvula curva 45 x 80 cm;
- 2 afastadores Farabeuf 1,3 x 12,5 cm;
- 3 espátulas maleáveis 40 x 3 cm;
- 1 espátula Reverdin baioneta;
- 1 espéculo vaginal Collin P nº 1;
- 1 espéculo vaginal Collin M nº 2;
- 1 estojo de inox perfurado;
- 1 histerômetro Collin 28 cm;
- 6 pinças Allis 20 cm;
- 1 pinça Allis 25 cm;
-
1 pinça anatômica dente de rato 12 cm;
-
1 pinça anatômica dente de rato 14 cm;
-
1 pinça anatômica dente de rato 18 cm;
-
1 pinça anatômica dissecção 12 cm;
-
1 pinça anatômica dissecção 14 cm;
-
1 pinça anatômica dissecção 18 cm;
-
8 pinças Backaus 13 cm;
-
1 pinça Cheron 24 cm;
- 1 pinça Collins para instrumentos 1 x 2 – 25 cm;
- 2 pinças Faure artéria uterina 22 cm;
- 2 pinças Heaney 23 cm;
- 8 pinças Kelly curvas 16 cm;
-
8 pinças Kelly retas 16 cm;
-
2 pinças Kocher curvas 14 cm;
-
6 pinças Kocher retas 14 cm;
- 4 pinças Mixter 24 cm;
- 1 pinça Museaux reta 24 cm;
-
1 pinça Pozzi 24 cm;
- 2 pinças Rochester Carmalt curvas 20 cm;
- 2 pinças Rochester Carmalt retas 20 cm;
- 2 pinças Rochester Pean retas 22 cm;
-
1 porta-agulha Mayo Hegar com Vídea 16 cm;
-
1 porta-agulha Mayo Hegar com Vídea 20 cm;
- 1 Rugina Doyen direita;
- 1 Rugina Doyen esquerda;
- 1 saca-fibroma de Doyen;
-
1 tentacânula;
- 1 tesoura Mayo curva 17 cm;
- 1 tesoura Mayo reta 17 cm;
-
1 tesoura Metzembaum curva 18 cm;
-
1 tesoura Metzembaum curva 20 cm;
- 1 tesoura Metzembaum curva 22 cm;
- 1 válvula de Doyen 45 x 120 mm;
- 1 válvula de Doyen 45 x 60 mm;
-
1 válvula de Doyen 60 x 90 mm.
A necessidade de exames para avaliação da paciente varia de acordo com a etiologia de cada caso, todavia toda paciente que deve ser submetida ao exame preventivo com esfregaço de Papanicolau, para descartar a possibilidade de neoplasia antes de ser realizada a cirurgia, bem como as pacientes com indicação cirúrgica decorrente de sangramento uterino anormal devem ser submetidas a histeroscopia com biópsia endometrial para descartar malignidade.
Dentre as complicações possíveis após uma histerectomia abdominal, as mais comuns são celulite vaginal e infecção urinária. Em virtude disso, recomenda-se o uso de uma Cefalosporina de primeira ou segunda geração como antibiótico profilático. Por se tratar de uma cirurgia com baixo risco de lesão intestinal, recomenda-se apenas a aplicação de enema para esvaziamento retal antes do procedimento.
1.
Posição:
Paciente em posição supina para instalação do cateter de Foley.
2.
Assepsia, antissepsia e anestesia
(frequentemente é realizada anestesia geral).
3.
Acesso a cavidade abdominal:
A cirurgia pode ser realizada por um único cirurgião - mas comumente são dois sendo um de cada lado. A incisão pode ser longitudinal (ex.: umbilico-pubiana) ou transversal (ex.: Pfanestiel), a depender da indicação clínica.
4.
Exposição:
Instalação dos afastadores autorretráteis (ex.: O'Connor-O'Sullivan ou Balfour) para exploração visual e manual da pelve e do abdome. Nesse momento, realiza-se o rebatimento em bloco dos intestinos do campo cirúrgico, e o útero é segurado e elevado da pelve. Na vigência de aderências extensas, recomenda-se restaurar a anatomia normal para facilitar o procedimento.
5.
Transecção do ligamento redondo:
Posicionam-se pinças Kelly curvas bilateral e transversalmente sobre a tuba uterina e o ligamento útero-ovárico em posição imediatamente lateral ao útero. A histerectomia se inicia quando é realizada a divisão na linha média de um dos ligamentos redondos, promovendo acesso ao espaço retroperitoneal e possibilitando a identificação de ureter, artéria uterina e ligamento cardinal.
Usando-se fio de absorção lenta 0 a cerca de 1 cm distalmente à divisão planejada, realiza-se sutura de transfixação. Com pinças hemostáticas, esses pontos serão mantidos e tracionados para cima e para fora. promovendo tensão ao longo do segmento interposto do ligamento redondo. Este é, então, seccionado, e a linha da incisão é dirigida inferiormente até que chegue a 1 ou 2 cm de seu início
(figura 2)
.
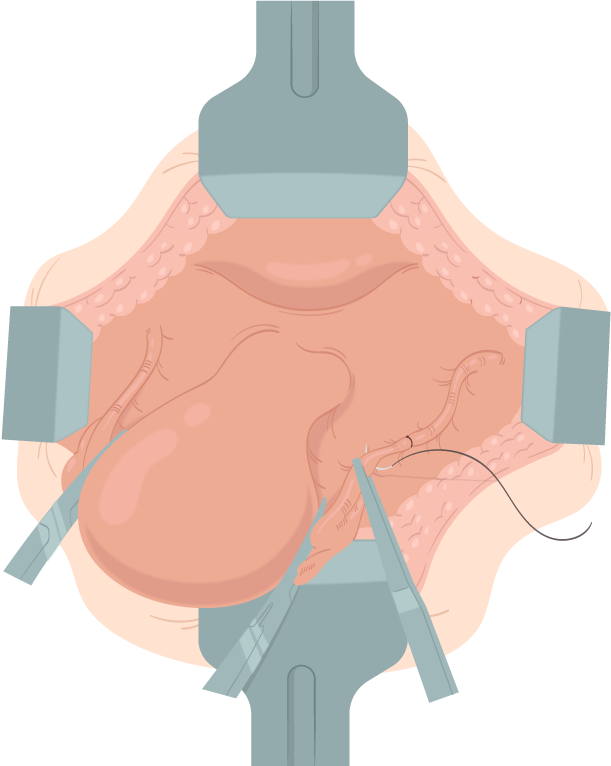 Figura 2.
Transecção do ligamento redondo.
Adaptada de:
Hoffman BL, et al., 2014
Figura 2.
Transecção do ligamento redondo.
Adaptada de:
Hoffman BL, et al., 2014
6.
Abertura do ligamento largo:
Ao realizar a transecção do ligamento redondo, o ligamento largo é, então, aberto, expondo os folhetos anterior e posterior. As bordas medial e lateral do folheto anterior são seguradas com pinças atraumáticas, e é, então, aplicada tensão para cima e para fora, para o tecido sofrer incisão com lâmina cortante (ex.: bisturi), mantendo-se a linha de incisão da curvatura até a altura da prega vesicouterina, devendo estas duas últimas etapas serem repetidas do outro lado
(figura 3)
.
Em seguida, deve-se realizar a identificação bilateral dos ureteres. Feito isso, o folheto posterior do ligamento largo pode, então, ser aberto de ambos os lados por incisão cortante na direção dos ligamentos uterossacros.
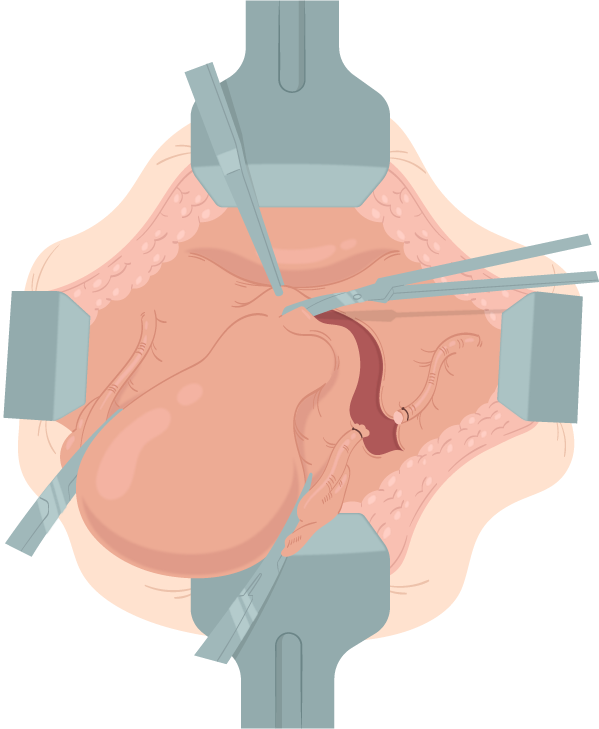 Figura 3.
Abertura do folheto anterior do ligamento redondo.
Adaptada de:
Hoffman BL, et al., 2014
Figura 3.
Abertura do folheto anterior do ligamento redondo.
Adaptada de:
Hoffman BL, et al., 2014
7. Conservação dos ovários: Quando se deseja conservar os ovários, o dedo indicador deve ser mantido flexionado sob a tuba uterina e o ligamento útero-ovárico. Uma pinça Kelly curva que já havia sido colocada atravessando perpendicularmente a tuba uterina e o ligamento útero-ovárico no início do procedimento estará posicionada medialmente ao dedo do cirurgião. Nesse momento, colocam-se duas pinças Heaney lateralmente ao dedo do cirurgião, devendo ambas estar voltadas para o útero (figura 4) .
Com as pinças posicionadas, o cirurgião retira o dedo, e o segmento entre a pinça Kelly e a Heaney medial é seccionado (linha pontilhada). Realiza-se a rafia solta com fio 0 de absorção lenta em volta do pedículo mantido pela porção mais lateral das duas pinças Heaney. Quando o nó estiver seguro, retira-se a pinça lateral, e uma sutura de transfixação é aplicada ao redor do pedículo mantido pela outra pinça
(figura 5)
. Essa sutura deve ser posicionada distalmente e acima do primeiro nó livre, quando, então, a segunda pinça Heaney deve ser retirada, mantendo-se a Kelly e estando, então, os anexos livres.
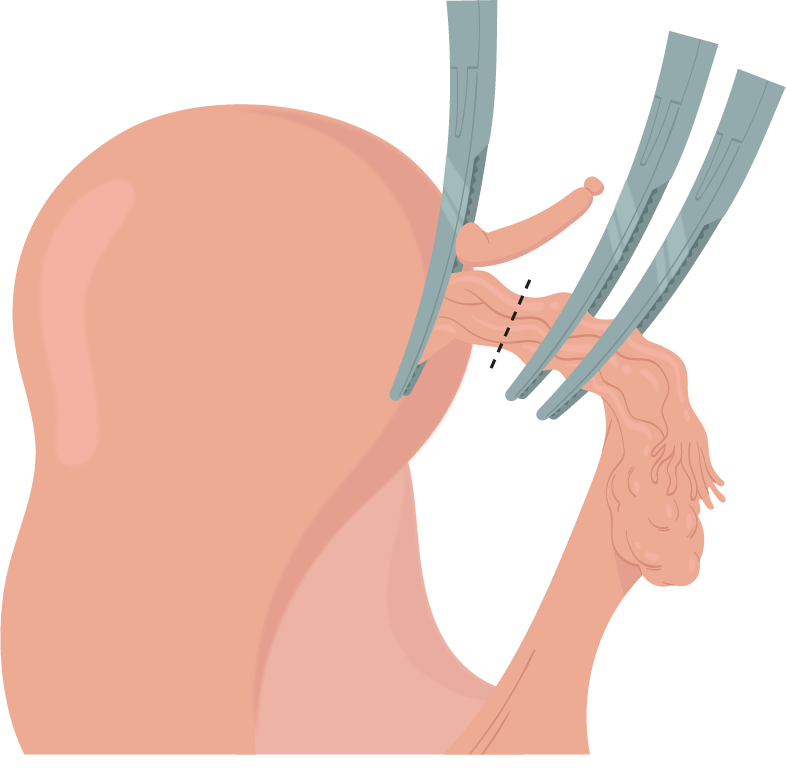 Figura 4.
Conservação dos ovários.
Adaptada de:
Hoffman BL, et al., 2014
Figura 4.
Conservação dos ovários.
Adaptada de:
Hoffman BL, et al., 2014
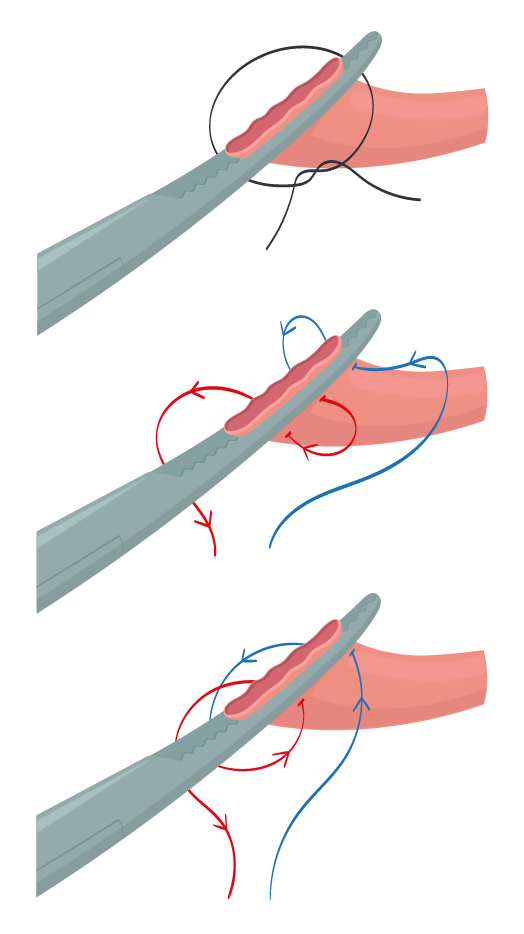 Figura 5.
Sutura de transfixação.
Adaptada de:
Hoffman BL, et al., 2014
Figura 5.
Sutura de transfixação.
Adaptada de:
Hoffman BL, et al., 2014
8.
Ooforectomia:
Quando houver a intenção de remover os anexos, a tuba uterina deve ser apreendida com uma pinça Babcock e afastada do ligamento infundibulopélvico
(figura 6)
. Secciona-se o peritônio lateral ao ligamento infundibulopélvico (IP) com uma incisão cranial e lateral; o peritônio medial já havia sido seccionado no ligamento largo como parte do folheto posterior.
Ao isolar o ligamento IP, o ureter torna-se ainda mais visível, devendo, então, ser posicionadas duas pinças Heaney curvas em volta do ligamento, e os arcos das pinças devem estar voltados para a região onde se planeja realizar a incisão (linha pontilhada); a ligadura deve ser realizada conforme descrito na etapa 7. Feito isso, com os anexos livres da parede lateral, eles podem ocupar o campo cirúrgico, podendo ser mantidos presos pela pinça Kelly, ainda localizada sobre o ligamento útero-ovárico, ou podem ser seccionados e removidos.
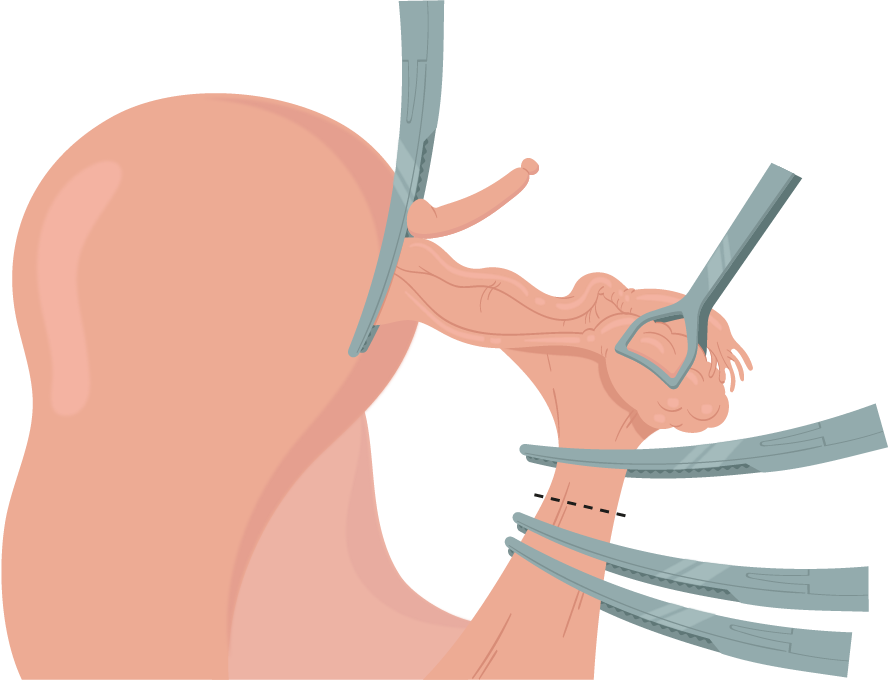 Figura 6.
Ooforectomia.
Adaptada de:
Hoffman BL, et al., 2014
Figura 6.
Ooforectomia.
Adaptada de:
Hoffman BL, et al., 2014
9. Retalho vesical: Quando o folheto anterior do ligamento largo é aberto, realiza-se a secção do peritônio que conecta o limite superior da bexiga com o istmo uterino; há apenas tecido conjuntivo frouxo unindo as superfícies. Há diversas técnicas para realizar essa mobilização, sendo a preferencial a dissecção cortante - neste caso, a prega vesicouterina é pinçada e tracionada com o colo subjacente. Simultaneamente, faz-se uma tração contrária com as pinças Kelly posicionadas anteriormente no fundo uterino, e, em seguida, o tecido conjuntivo é seccionado próximo ao colo com uma tesoura Metzenbaum, a fim de evitar lesão vesical.
10.
Artérias uterinas:
As artérias uterinas encontram-se no nível do istmo ao longo da face lateral do útero, envolvidas por peritônio e tecido areolar frouxo do ligamento largo. O processo de retirada desse tecido é denominado esqueletização, tendo como objetivo reduzir o volume de tecido do vaso, consequentemente, diminuindo a possibilidade de retração do vaso, ao ser retirada a pinça quando feito o nó.
Esse processo é realizado com pinças finas rombas exercendo suavemente tração e contratração, e afastando dos vasos. Com uma tesoura Metzenbaum, é realizada uma incisão proximal ao útero, devendo ser iniciada no plano superior e prosseguindo para baixo na direção dos vasos. Terminada a esqueletização, as duas pinças Heaney curvas são posicionadas perpendicularmente ao eixo dos vasos, e uma terceira pinça curva é posicionada a um ângulo de 45 graus acima do local planejado para incisão.
Em seguida, os vasos são seccionados, é realizado ponto simples com fio 0 de absorção lenta abaixo da pinça localizada mais abaixo, e a ponta do fio é enrolada até a articulação da pinça. Quando o nó é apertado, abre-se e fecha-se imediatamente a pinça do meio e retira-se a pinça mais inferior das três, realizando-se, então, um ponto simples abaixo da pinça do meio e acima do primeiro ponto. Quando o nó é apertado, a pinça é retirada e a pinça superior é deixada para prevenir sangramento oriundo da circulação colateral
(figura 7)
.
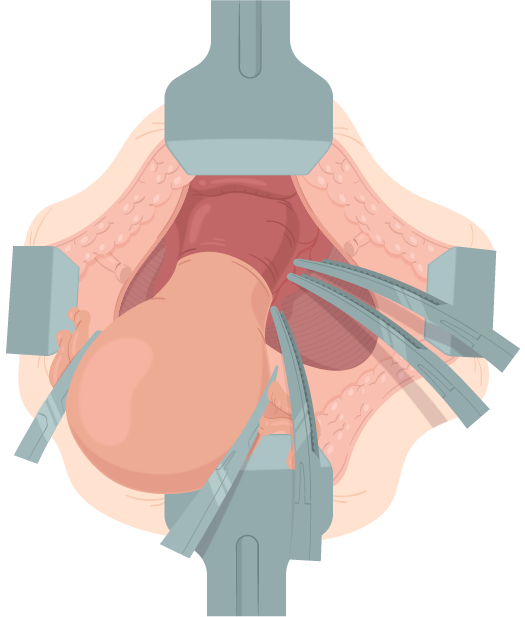 Figura 7.
Ligadura da artéria uterina.
Adaptada de:
Hoffman BL, et al., 2014
Figura 7.
Ligadura da artéria uterina.
Adaptada de:
Hoffman BL, et al., 2014
11. Amputação do fundo: A depender do tamanho do útero, faz-se necessária a secção do fundo cortando desde o istmo até o colo. Após a remoção do corpo, podem ser apreendidas as paredes anterior e posterior do istmo uterino com pinças Kocher, com o objetivo de elevar o colo.
12.
Incisão do ligamento cardinal:
Os ligamentos cardinais estão localizados lateralmente ao útero e inferiormente aos vasos uterinos. Para clampeá-los, uma pinça Heaney reta deve ser posicionada paralelamente à margem lateral do útero, e, à medida que é fechada, a pinça deve ser ligeiramente angulada para se afastar do eixo vertical do útero. A secção do ligamento que está pinçado é realizada, com bisturi, e, com fio 0 de absorção lenta, é aplicada uma sutura simples ou de transfixação, e, quando o nó é apertado, a pinça é removida. Isso também é realizado no lado contralateral
(figura 8).
 Figura 8.
Transecção do ligamento cardinal.
Adaptada de:
Hoffman BL, et al., 2014
Figura 8.
Transecção do ligamento cardinal.
Adaptada de:
Hoffman BL, et al., 2014
13. Transecção do ligamento uterossacro: Ao se concluir a etapa 12, as únicas estruturas de suporte ligadas ao útero são os ligamentos que promovem sua união com o sacro. Ao tracionar o útero cranialmente, esses ligamentos são percebidos facilmente, e cada ligamento é clampeado com uma pinça Heaney reta na inserção proximal ao útero. Em razão de sua proximidade com o ureter, realizam-se a secção e a sutura de transfixação do ligamento, e posteriormente a remoção da pinça (figura 9) .
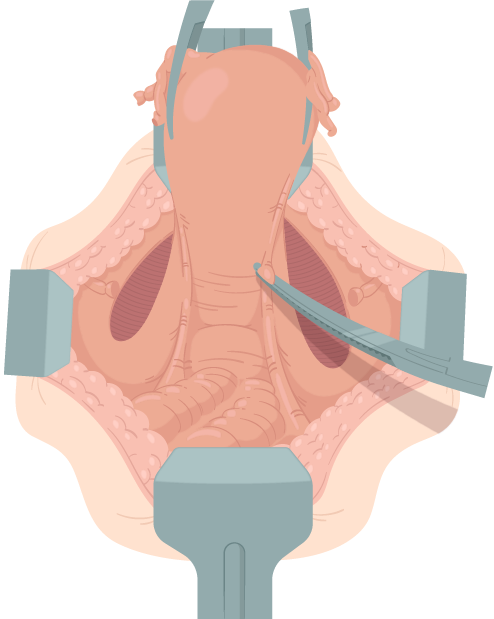 Figura 9.
Transecção do ligamento uterossacro.
Adaptada de:
Hoffman BL, et al., 2014
Figura 9.
Transecção do ligamento uterossacro.
Adaptada de:
Hoffman BL, et al., 2014
14.
Abertura vaginal:
Nessa etapa, é possível palpar a parede anterior e posterior da vagina, identificando o ponto mais inferior do colo uterino. Nesse ponto, para aproximar as paredes, devem ser usadas pinças Heaney para clampear as paredes imediatamente abaixo do colo.
15. Remoção do útero: Com bisturi ou tesoura, realiza-se a secção do tecido acima das pinças, liberando o útero da pelve. Abaixo das pinças, aplica-se sutura de transfixação, e, após, retiram-se as pinças (figura 10) .
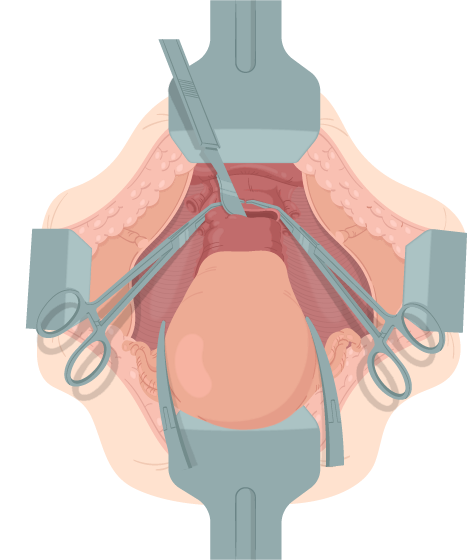 Figura 10.
Remoção do útero.
Adaptada de:
Hoffman BL, et al., 2014
Figura 10.
Remoção do útero.
Adaptada de:
Hoffman BL, et al., 2014
16.
Fechamento da cúpula vaginal:
Com fio 0 de absorção lenta, aplica-se uma sutura bilateral para suspender o ápice vaginal até o pedículo do ligamento uterossacro, incorporando as paredes vaginais à porção distal dos ligamentos - evitando-se, posteriormente, prolapso de cúpula vaginal após o procedimento cirúrgico. Essas suturas devem ser seguradas com pinças hemostáticas e mantidas longitudinalmente, devendo a tração ser no sentido craniolateral.
As bordas anterior e posterior da incisão são reaproximadas com fio 0 de absorção lenta e sutura em forma de 8, ou com sutura de bloqueio contínua, devendo ser repetido o procedimento diversas vezes. O peritônio é incluído nesse fechamento, visando evitar sangramento. Ao término da rafia, deve ser realizada a revisão da hemostasia, e as suturas laterais usadas para elevação da cúpula são cortadas
(figura 11)
.
 Figura 11.
Fechamento da cúpula vaginal.
Adaptada de:
Hoffman BL, et al., 2014
Figura 11.
Fechamento da cúpula vaginal.
Adaptada de:
Hoffman BL, et al., 2014
17.
Fechamento da parede abdominal:
O fechamento é realizado por planos anatômicos, e é feito curativo na ferida operatória.
- Controle da dor;
- Abstinência sexual;
- Repouso relativo;
- Deambulação precoce.
- Retenção urinária;
- Íleo paralítico;
- Tromboembolismo venoso;
- Atelectasia;
- Deiscência de rafia de cúpula vaginal;
- Deiscência e/ou infecção de ferida operatória.
Autoria principal: Camilla Luna (Ginecologista e Obstetra pela UERJ e FEBRASGO, especialista em Reprodução Humana pela AMB).
Revisão:
João Marcelo Coluna (Ginecologia e Obstetrícia, com mestrado em Fisiopatologia).
Hoffman BL, Schorge J, Schaffer JI, et al. Ginecologia de Williams. 2a ed. Porto Alegre: Artmed; 2014.
Baracat EC. Condutas em Ginecologia Baseadas em Evidencias: Protocolos Assistenciais Clínica Ginecológica do Hospital das Clinicas. FMUSP. São Paulo: Atheneu, 2016.
Berek JS. Tratado de Ginecologia Berek & Novak. 14a ed. Rio de Janeiro: Guanabara Koogan, 2008.
Sukgen G, Türkay Ü. Effects of Total Abdominal Hysterectomy and Total Laparoscopic Hysterectomy on Urinary Tract Dysfunction. Gynecol Minim Invasive Ther. 2020; 9(3):113-117.
Carugno J, Fatehi M. Abdominal Hysterectomy. [Internet]. StatPearls. Treasure Island, FL: StatPearls Publishing. (Accessed on January 17, 2023).
Winkelman WD, Modest AM, Richardson ML. The Surgical Approach to Abdominal Sacrocolpopexy and Concurrent Hysterectomy: Trends for the Past Decade. Female Pelvic Med Reconstr Surg. 2021; 27(1):e196-e201.
ACOG Practice Bulletin No. 195: Prevention of Infection After Gynecologic Procedures. Obstet Gynecol 2018; 131:e172.