Histeroscopia Diagnóstica
Definição: Procedimento que proporciona visualização direta da cavidade endometrial e dos óstios tubários.
-
Infertilidade;
- Sangramento uterino anormal;
- Pólipo endometrial;
- Miomatose uterina submucosa e alguns intramurais;
- Hiperplasia endometrial;
- Adenomiose focal;
- Sinéquia uterina;
- Anomalias müllerianas (ex.: septo uterino);
- Dispositivo intrauterinos retidos ou outros corpos estranhos;
- Avaliação de defeito cicatricial de parto cesáreo ou istmocele;
-
Lesões endocervicais.
- Gravidez intrauterina viável;
- Piometra;
- Infecção pélvica ativa (incluindo infecção por herpes genital);
- Neoplasia cervical.
- Histeróscopio;
- Ótica 2,9 mm, 30 graus;
- Camisa Bettocchi interna e externa;
- Pinça tesoura;
- Pinça de apreensão.
1. Anestesia e posicionamento: Paciente colocada em posição de litotomia dorsal, e esvaziamento vesical deve ser realizado. A anestesia, quando realizada, deve ser sedação endovenosa.
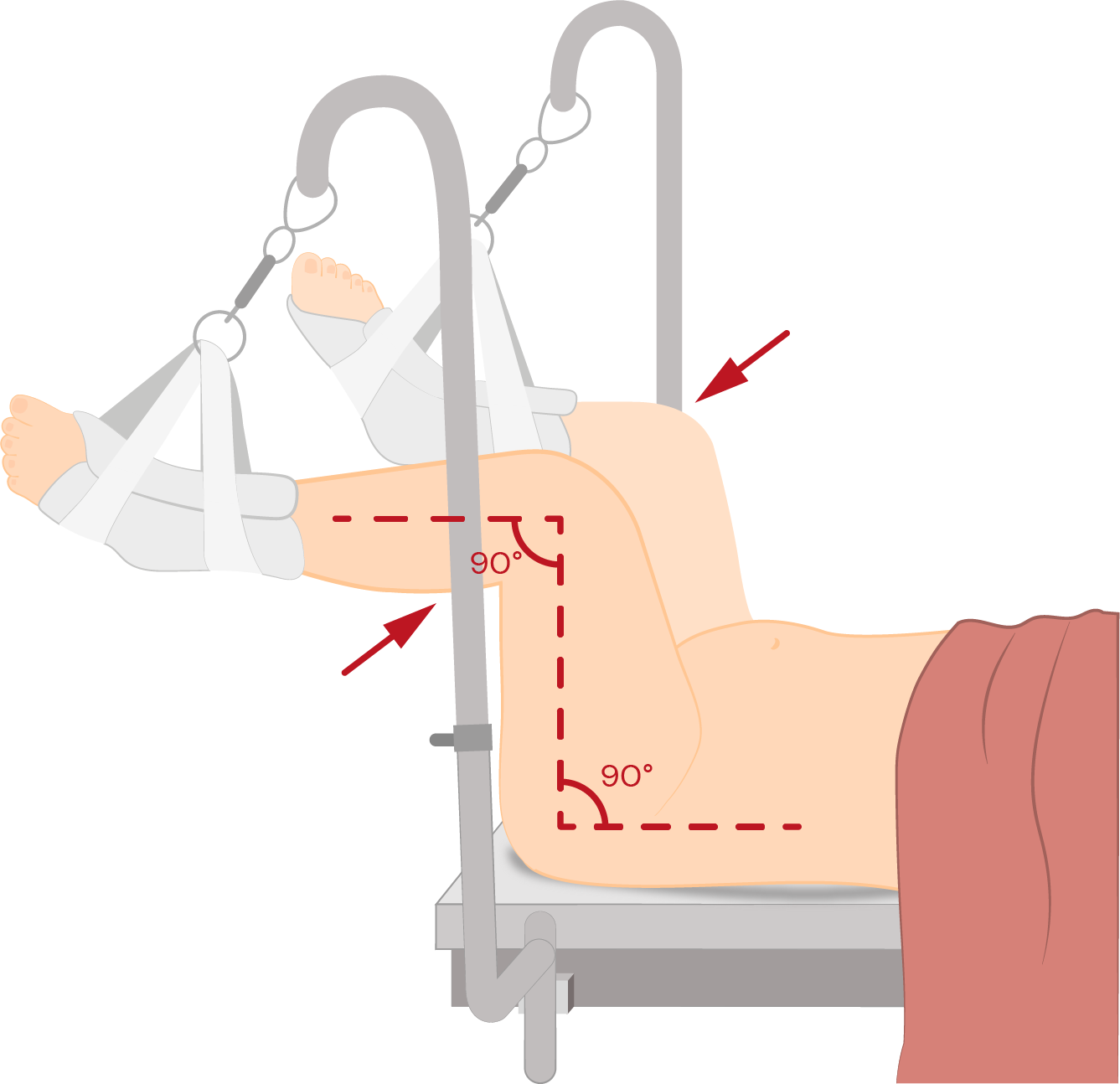 Figura 1.
Posição de litotomia.
Ilustração:
Camila Simas
Figura 1.
Posição de litotomia.
Ilustração:
Camila Simas
2. Montagem do histeroscópio: No interior da bainha externa, coloca-se o histeroscópio e o fixa; a fonte de luz deve ser direcionada para o chão ao ser acoplada ao endoscópio. Para a distensão do útero, usa-se CO 2 ou SF (este mais frequentemente usado), e a conexão do meio de distensão deve ser acoplada a um portal distando 180º da fonte de luz.
3. Introdução do histeroscópio: Sobre o lábio anterior do colo, deve-se posicionar uma pinça dente único e inicia-se o fluxo do meio de distensão (SF ou CO 2 ) para começar a introdução do histeroscópio através do canal cervical; a pressão exercida pelo meio promove a abertura do canal. A imagem deve evidenciar o canal do colo do útero no campo inferior do monitor, caso o cabo de luz esteja apontando para baixo, confirmando que o histeroscópio está bem localizado no canal.
4.
Avaliação histeroscópica:
À medida que o histeroscópio progride, é realizada a avaliação em busca de alterações. Ao chegar à cavidade uterina, deve ser mantido o histeróscopio na porção distal, com o objetivo de visão e avaliação panorâmicas, movendo-o sistematicamente até o fundo para a direita e para a esquerda, a fim de avaliar os óstios tubários.
5. Finalização do procedimento: Deve-se interromper o fluxo do meio e remover o histeroscópio e a pinça, sendo importante avaliar se todo o volume do líquido usado para distensão foi recuperado.
A recuperação frequentemente é rápida, podendo ser retomados exercício físico e dieta, conforme desejo da paciente.
- Perfuração uterina;
- Laceração cervical;
- Embolia gasosa;
- Hemorragia;
- Infecção.
Autoria principal: Camilla Luna (Ginecologista e Obstetra pela UERJ e FEBRASGO, especialista em Reprodução Humana pela AMB).
-
Equipe adjunta:
-
Ana Luiza Leal (Ginecologista, especialista em Mastologia);
-
Caroline Oliveira (Ginecologia, com doutorado em Ciências Médicas pela UFF);
-
Ênio Damaso (Ginecologista e Obstetra, especialista em Medicina Fetal).
Damain JC, Soares T, Freitas WA, et al. Material e Instrumental. Tratado de videoendoscopia e cirurgia minimamente invasiva em ginecologia. Rio de Janeiro: Revinter Ltda., 2007. 683-710.
Bettocchi S, Ceci O, Nappi L, et al. Office hysteroscopy. In: Atlas of Operative laparoscopy and hysteroscopy. 3rd ed. Boca Raton: CRC Press, 2007. 453-469.
Orlando MS, Bradley LD. Implementation of Office Hysteroscopy for the Evaluation and Treatment of Intrauterine Pathology. Obstet Gynecol. 2022; 140(3):499-513.
ACOG Practice Bulletin nº 195: Prevention of Infection After Gynecologic Procedures. Obstet Gynecol. 2018; 131(6):e172-e189. Reaffirmed 2022.