Intubação Orotraqueal_ os 7 Ps da Intubação
-
Os 7 Ps da intubação orotraqueal são:
- Preparação;
- Pré-oxigenação;
- Pré-otimização;
- Posicionamento do paciente;
- Paralisia após indução;
- Passagem do tubo orotraqueal;
- Pós-intubação.
A intubação orotraqueal é um procedimento que todo médico que trabalha em emergência e UTI deve dominar. Pode ser realizada em diferentes cenários clínicos, e o médico deve se adaptar para pensar na melhor estratégia para cada tipo de paciente.
- A: Airway : Incapacidade de proteção de via aérea;
- B: Breathe : Incapacidade de oxigenação e/ou ventilação alveolar;
- C: Course : Antecipação de deterioração clínica.
- Não há contraindicações clínicas se o procedimento for bem indicado;
- O procedimento não deve ser realizado se for contra os valores preestabelecidos do paciente, no contexto dos cuidados paliativos. Esse fato deve ser discutido com familiares e bem documentado no prontuário. Nessa situação, os sintomas do paciente devem ser controlados adequadamente (ex.: dispneia).
- Luvas de procedimento, máscara cirúrgica, touca e óculos de proteção;
- Material para monitorização;
- Dois acessos venosos periféricos;
- Cânula orofaríngea e/ou nasofaríngea;
- Bolsa-válvula-máscara ligada em fonte de oxigênio;
- Laringoscópio (lâminas e pilhas reserva);
- Tubo orotraqueal (TOT) de diferentes tamanhos;
- Uma seringa de 10 mL;
- Fio-guia moldado na forma de taco de hóquei (outros formatos são possíveis);
- Máscara não reinalante e cânula nasal de oxigênio;
- Aspirador ligado e testado com sonda de aspiração;
- Capnógrafo;
- Estetoscópio;
- Fixador de tubo orotraqueal;
-
Material de resgate de via aérea: videolaringoscópio,
bougie
, máscara laríngea,
kit
de cricotireotomia (bisturi,
bougie
e TOT 6.0).
1. Monitorização: pressão arterial (contínua ou pressão não invasiva a cada 1 minuto), saturação, cardioscopia.
2.
P
reparação: checar materiais, escolher medicações e plano de ação. Ex.: plano A: IOT com laringoscópio (figura 1); plano B: ventilação bolsa-válvula-máscara (figura 2); plano C: máscara laríngea (figura 3).
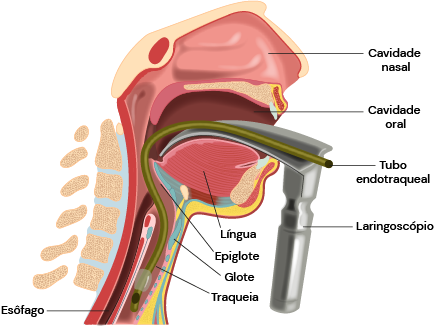 Figura 1.
IOT com laringoscópio
Figura 1.
IOT com laringoscópio
 Figura 2.
Ventilação bolsa-válvula-máscara
Figura 2.
Ventilação bolsa-válvula-máscara
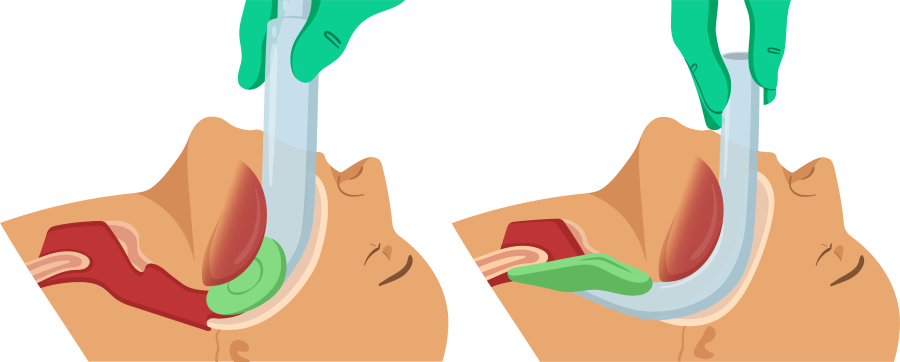 Figura 3.
Máscara laríngea
Figura 3.
Máscara laríngea
3. P ré-oxigenação (máscara não reinalante com reservatório, bolsa-válvula-máscara ou ventilação não invasiva).
4. P ré-otimização (corrigir hipotensão, acidose, hipoxemia) e avaliar uso de pré-medicação (Fentanil e/ou Lidocaína). Na maioria dos cenários na emergência e UTI, o risco x benefício desfavorece o uso de Fentanil ou Lidocaína.
5. P osicionamento (coxim subocciptal para alinhar tragus do paciente com seu esterno; cama elevada para alinhar nariz do paciente com processo xifoide do médico) (figura 4).
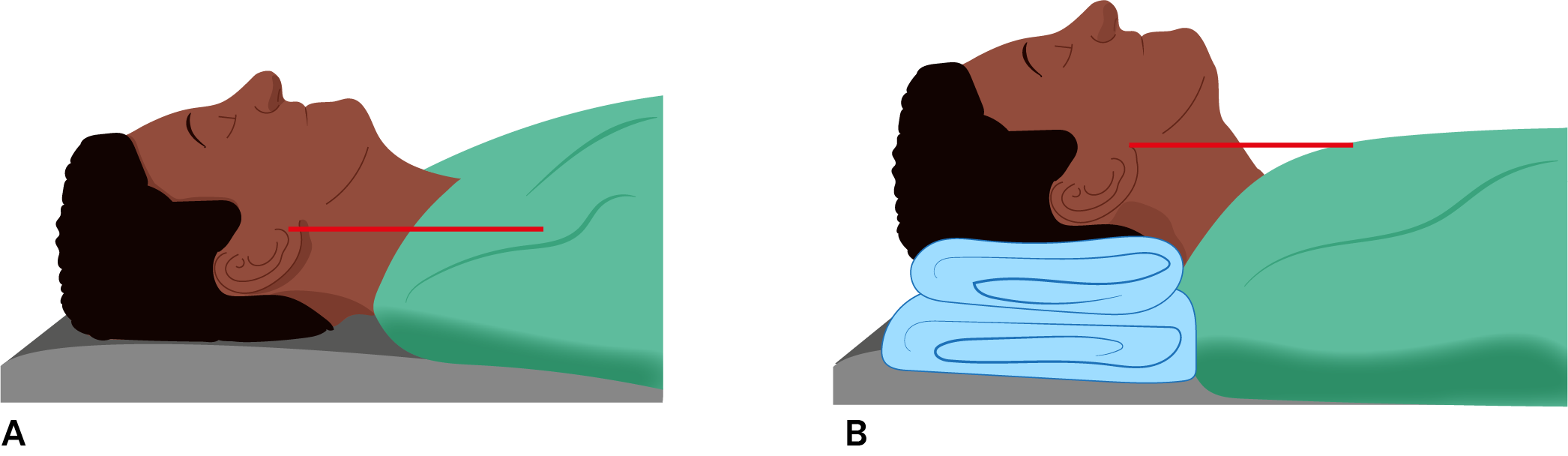 Figura 4.
Posicionamento do paciente
Figura 4.
Posicionamento do paciente
6. P aralisia com sedação: Etomidato 0,3 mg/kg ou Cetamina 1,5 mg/kg ou Propofol 1-2 mg/kg; associados a bloqueio neuromuscular com: Rocurônio 1-1,5 mg/kg ou Succinilcolina 1-1,5 mg/kg. Se houver dúvida sobre quais medicações escolher, opte pelo uso da associação de Etomidato + rocurônio (não há contraindicações para este esquema).
7. P assagem do TOT (figuras 5, 6, 7, 8 e 9).
 Figura 5.
Segurar o laringoscópio na articulação entre o cabo e a lâmina com a mão esquerda, enquanto abre a boca do paciente com a mão direita
Figura 5.
Segurar o laringoscópio na articulação entre o cabo e a lâmina com a mão esquerda, enquanto abre a boca do paciente com a mão direita
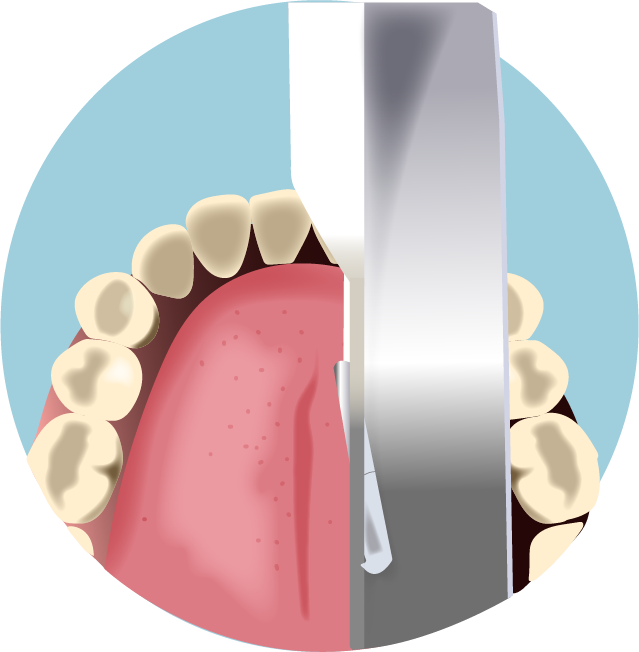 Figura 6.
O laringoscópio deve ser introduzido lateralizado, à direita da língua do paciente
Figura 6.
O laringoscópio deve ser introduzido lateralizado, à direita da língua do paciente
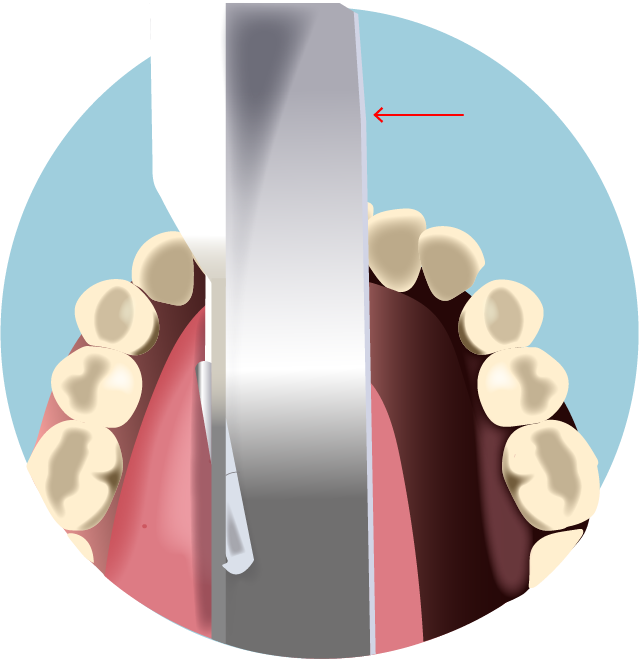 Figura 7.
Introduzir o laringoscópio na boca até a base da língua. Em seguida, rebater a língua do paciente para a esquerda, centralizando o laringoscópio
Figura 7.
Introduzir o laringoscópio na boca até a base da língua. Em seguida, rebater a língua do paciente para a esquerda, centralizando o laringoscópio
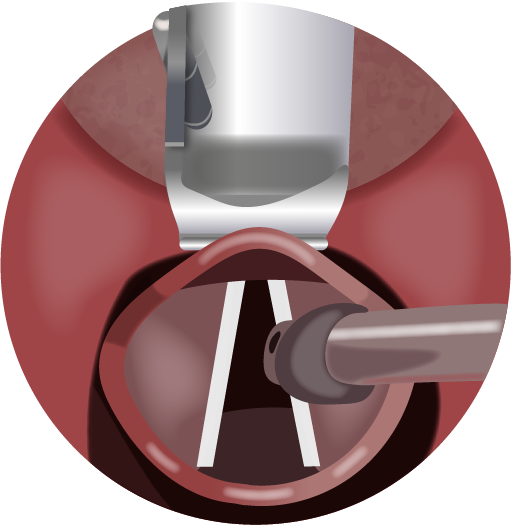 Figura 8.
Com a ponta do laringoscópio introduzida na valécula, entre a epiglote e a base da língua, realizar uma tração na língua para a frente e para cima. Em seguida, introduzir o tubo em direção à via aérea
Figura 8.
Com a ponta do laringoscópio introduzida na valécula, entre a epiglote e a base da língua, realizar uma tração na língua para a frente e para cima. Em seguida, introduzir o tubo em direção à via aérea
 Figura 9.
Retirar o fio-guia com a ajuda de um auxiliar, enquanto permanece fazendo visualização direta da via aérea para garantir que não houve exteriorização do tubo. Em seguida, insuflar o
cuff
e retirar o laringoscópio
Figura 9.
Retirar o fio-guia com a ajuda de um auxiliar, enquanto permanece fazendo visualização direta da via aérea para garantir que não houve exteriorização do tubo. Em seguida, insuflar o
cuff
e retirar o laringoscópio
8. P ós-intubação (confirmação com capnografia, ausculta e raios X).
9. Ajustar ventilação mecânica e coletar gasometria arterial.
10. Avaliar sedoanalgesia.
11. Registrar procedimento no prontuário.
- Sempre chame ajuda de outro colega antes de realizar o procedimento;
- Defina planos A, B e C para abordagem da via aérea e compartilhe-os com o resto da equipe (enfermeiros, fisioterapeutas e técnicos de enfermagem);
- Sempre confira pessoalmente todos os itens da preparação;
- Para mais informações, acesse outros conteúdos sobre via aérea.
- Hipoxemia com risco de PCR;
- Hipoventilação com acidose respiratória e risco de PCR;
- Broncoaspiração;
- Lesão de traqueia.
Autoria principal: Vinicius Zofoli (Terapia Intensiva).
Revisão: Filipe Amado (Medicina Intensiva e Medicina de Emergência).
The Walls Manual of Emergency Airway Management. 6th ed. Philadelphia: LWW, 2022.
Apfelbaum JL, Hagberg CA, Connis RT, et al. 2022 American Society of Anesthesiologists Practice Guidelines for Management of the Difficult Airway. Anesthesiology. 2022; 136(1):31-81.
Heidegger T. Management of the Difficult Airway. N Engl J Med. 2021; 384(19):1836-1847.
Mosier JM, Joshi R, Hypes C, et al. The Physiologically Difficult Airway. West J Emerg Med. 2015; 16(7):1109-17.