Máscara Laríngea
Definição: Dispositivo para auxiliar o procedimento de intubação orotraqueal (IOT).
A máscara laríngea (ML) é um dispositivo que pode auxiliar o procedimento de IOT. O dispositivo faz parte dos
kits
de via aérea difícil (VAD), sendo usado em situações em que a IOT não foi possível e a ventilação com bolsa-válvula-máscara (BVM) não conseguiu realizar suporte ventilatório adequado. O tamanho da máscara é definido pelo peso do paciente; no entanto, máscaras 4 ou 5 são suficientes para adultos.
- Suporte ventilatório na falha de IOT;
- Suporte ventilatório em procedimentos de curta duração.
-
Relativas (não há contraindicações absolutas - é necessário avaliar caso a caso):
- Abertura oral inadequada (dificuldade para introdução do dispositivo);
- Alterações anatômicas da faringe/laringe (dificuldade para acoplar dispositivo);
- Baixa complacência pulmonar (aumenta vazamento durante ventilação);
- Alta resistência de via aérea (aumenta vazamento durante ventilação).
- Luvas de procedimento, máscara cirúrgica, touca e óculos de proteção;
- Material para monitorização;
- Dois acessos venosos periféricos;
- Cânula orofaríngea e/ou nasofaríngea;
- Bolsa-válvula-máscara ligada em fonte de oxigênio;
- Laringoscópio (lâminas e pilhas reserva);
- Tubo orotraqueal (TOT) de diferentes tamanhos;
- Uma seringa de 20 mL;
- Aspirador ligado e testado com sonda de aspiração;
- Estetoscópio;
- Fixador de tubo orotraqueal;
- Material de resgate de via aérea: videolaringoscópio, ML, kit de cricotireotomia (bisturi, bougie e TOT 6.0).
1. Realize as etapas de preparação, pré-oxigenação, posicionamento, sedação e bloqueio neuromuscular habitualmente. Para mais informações, acesse Intubação Orotraqueal: os 7 Ps da Intubação.

2. Sempre tenha uma ML durante a abordagem da via aérea.
3. Teste a ML para descartar vazamentos.
4. Segure a ML como se fosse uma "caneta".

5. Introduza a ML pressionando-a contra o palato duro.
6. O dedo indicador é o responsável por "empurrar" o dispositivo.
7. O dispositivo deve ficar alinhado com a linha média do paciente e não pode estar "rodado".
8. Introduza até sentir resistência e pare.
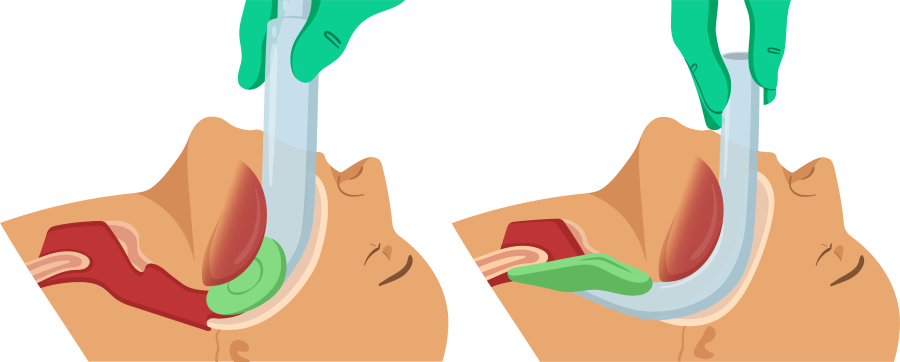
9. Antes de retirar o dedo indicador, segure a ML com a outra mão para não a retirar da via aérea.
10. Insufle o cuff do da ML e teste se existe ventilação efetiva.
11. Se houver ventilação efetiva, o paciente não se encontra em situação de via aérea falha. Pense com calma em um plano alternativo para obter uma via aérea definitiva (ex.: IOT com videolaringoscópio ou broncoscopia).
12. Se não houver ventilação efetiva, parta para o plano C: via aérea cirúrgica.
- A ML de tamanho 4 será suficiente para a maioria das situações;
- Introduza a ML com o cuff parcialmente insuflado. Isso auxilia o dispositivo a se acoplar na via aérea, sem sofrer "dobras" durante a introdução. Introduza o dispositivo o máximo possível, até sentir resistência;
- Atenção para não retirar inadvertidamente a ML da via aérea quando for retirar o dedo indicador;
- A ML não garante proteção das vias aéreas. Além disso, ela não funciona adequadamente quando são necessárias altas pressões (resistência alta ou complacência baixa);
- A ML sempre deve ser apenas uma "ponte" até a obtenção de uma via aérea definitiva.
- Ventilação não efetiva por mau acoplamento ou vazamento excessivo, com risco de hipoxemia e acidose respiratória;
- Broncoaspiração (a ML não garante a proteção de vias aéreas).
Procedimento em Vídeo
Autoria principal: Vinicius Zofoli (Terapia Intensiva).
Revisão: Filipe Amado (Medicina Intensiva e Medicina de Emergência).
Brown III CA, Sakles JC, Mick NW, et al. The Walls Manual of Emergency Airway Management. 6th ed. Philadelphia: LWW; 2022.
Hernandez MR, Klock PA Jr, Ovassapian A. Evolution of the extraglottic airway: a review of its history, applications, and practical tips for success. Anesth Analg. 2012; 114(2):349-68.
Heidegger T. Management of the Difficult Airway. N Engl J Med. 2021; 384(19):1836-47.
Apfelbaum JL, Hagberg CA, Connis RT, et al. 2022 American Society of Anesthesiologists Practice Guidelines for Management of the Difficult Airway. Anesthesiology. 2022; 136(1):31-81.
Mosier JM, Joshi R, Hypes C, et al. The Physiologically Difficult Airway. West J Emerg Med. 2015; 16(7):1109-17.