Métodos Contraceptivos Intrauterinos
Definição:
O dispositivo intrauterino consiste em um objeto sólido de formato variável que é inserido através do colo uterino na cavidade uterina, com o objetivo de evitar a gestação. Atualmente, considerado um dos mais eficazes métodos contraceptivos.
- Não medicados: Alça de Lipps (dispositivo de polietileno impregnado com sulfato de bário). Disponível em alguns países;
-
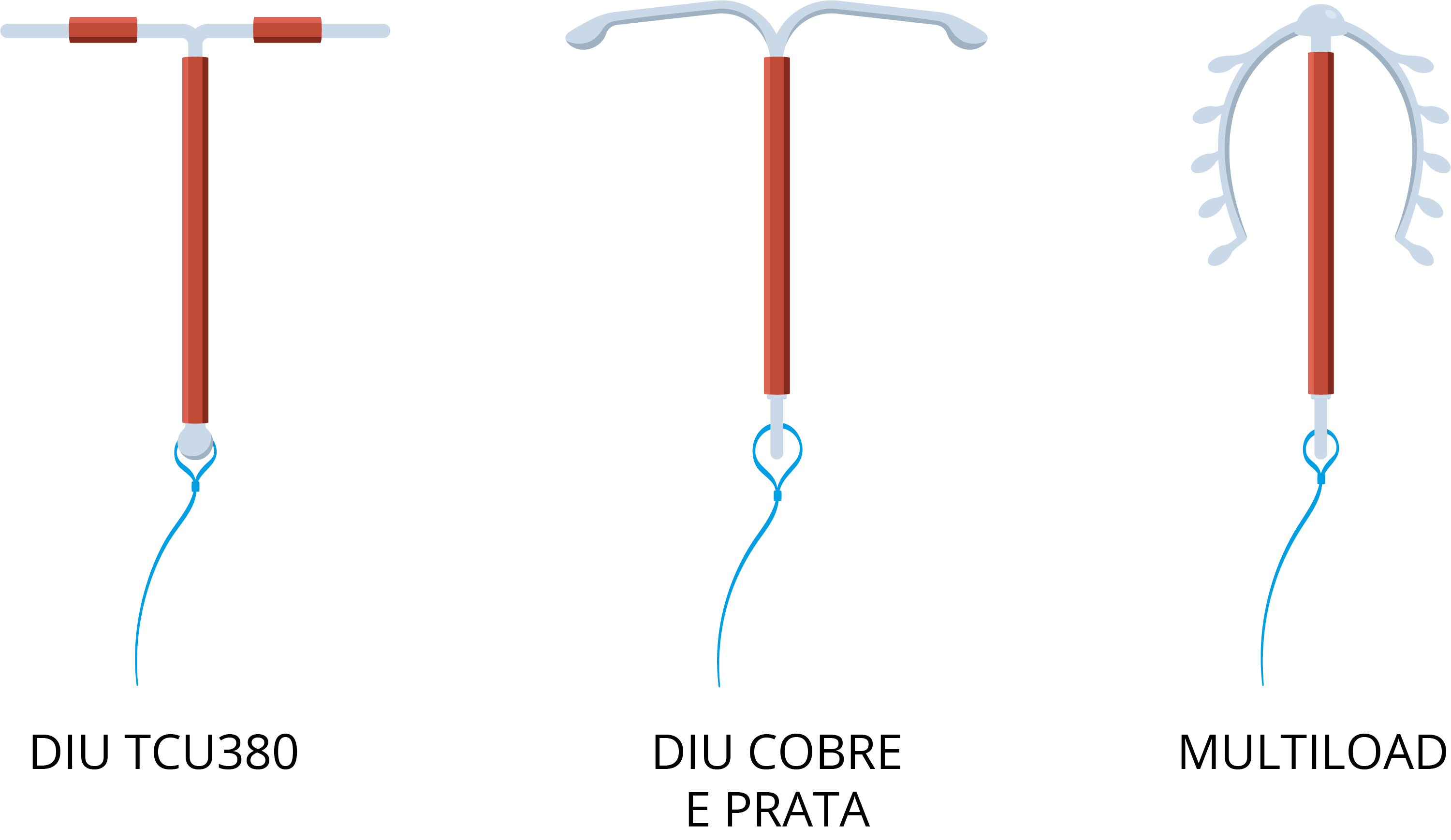
DIU de cobre:
- DIU T380A é considerado o mais eficaz (geralmente disponível no SUS);
- Multiload 375 (MLCu375), Multiload 250 (MLCu250), Cobre T220 (TCu220) e Cobre T200 (TCu200) são outros exemplos. Os números no nome do dispositivo referem-se à área de superfície em mm 2 do cobre exposto na superfície endometrial;
- Tempo de uso: 10 anos.
-
DIU de cobre e prata:
- Silverflex mini Cu 380 Ag, Silverflex Cu 380 Ag, TCu 380 Ag Normal, TCu 380 Ag Mini;
-
Tempo de uso: 5 anos.
-
Hormonais ou medicados: Conhecidos também como SIU (sistema intrauterino): Mirena
®
e Kyleena
®
:
- Enquanto o Mirena ® contém 52 mg de Levonorgestrel no total, o Kyleena ® possui 19,5 mg do mesmo progestagênio no total e resulta em liberação hormonal diária menor. O tamanho do dispositivo também difere. O diâmetro e o comprimento do Kyleena ® são menores, facilitando a inserção e o uso do dispositivo por mulheres com útero pequeno ou que nunca tiveram filhos;
- Tempo de uso: 5 anos.
-
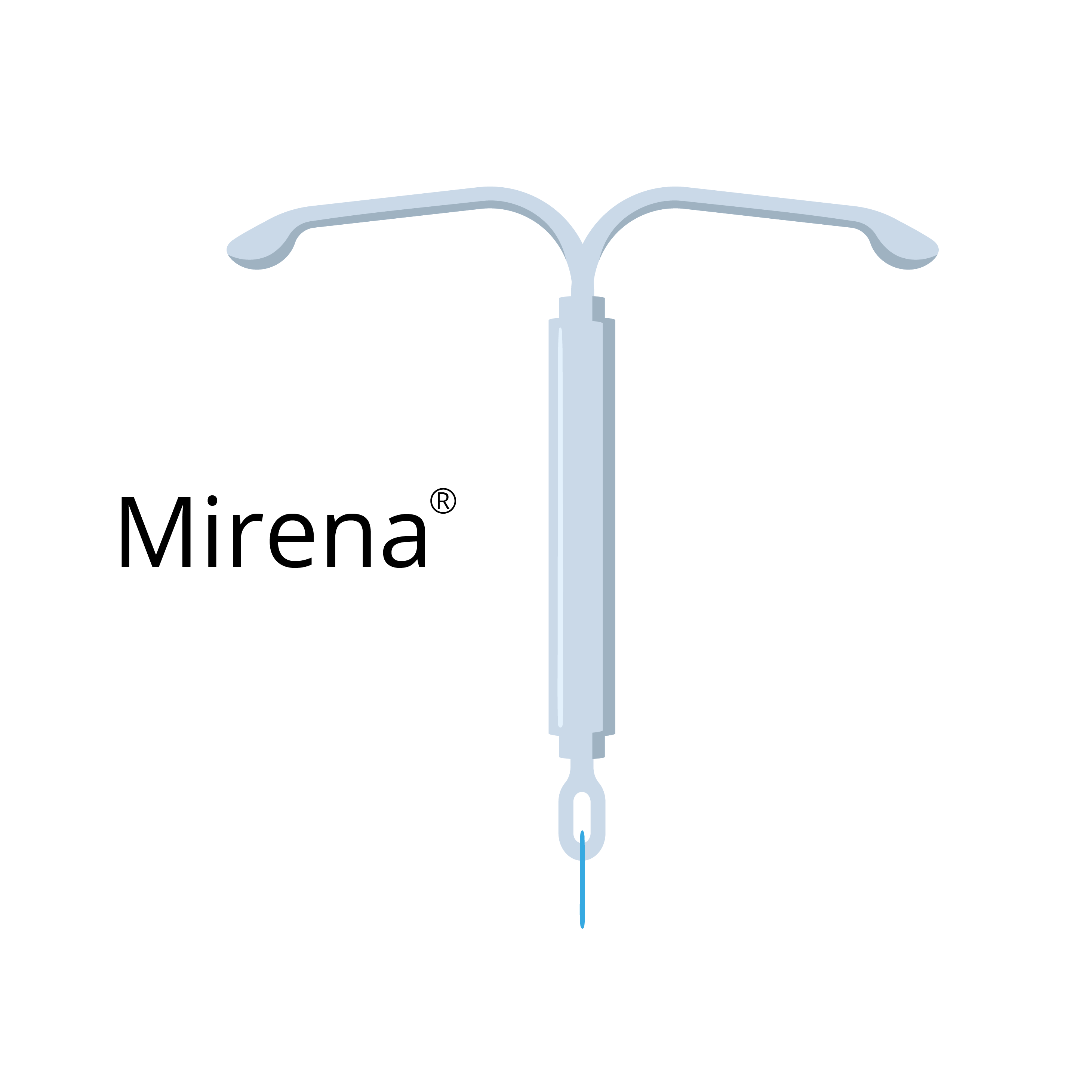
Especificações do Mirena
®
:
- Tamanho: 32 mm x 32 mm/1,90 mm de espessura;
- Hormônio: 52 mg de Levonorgestrel;
- Duração: 5 anos;
- Indicação: Contracepção, endometriose, sangramento menstrual excessivo.
-
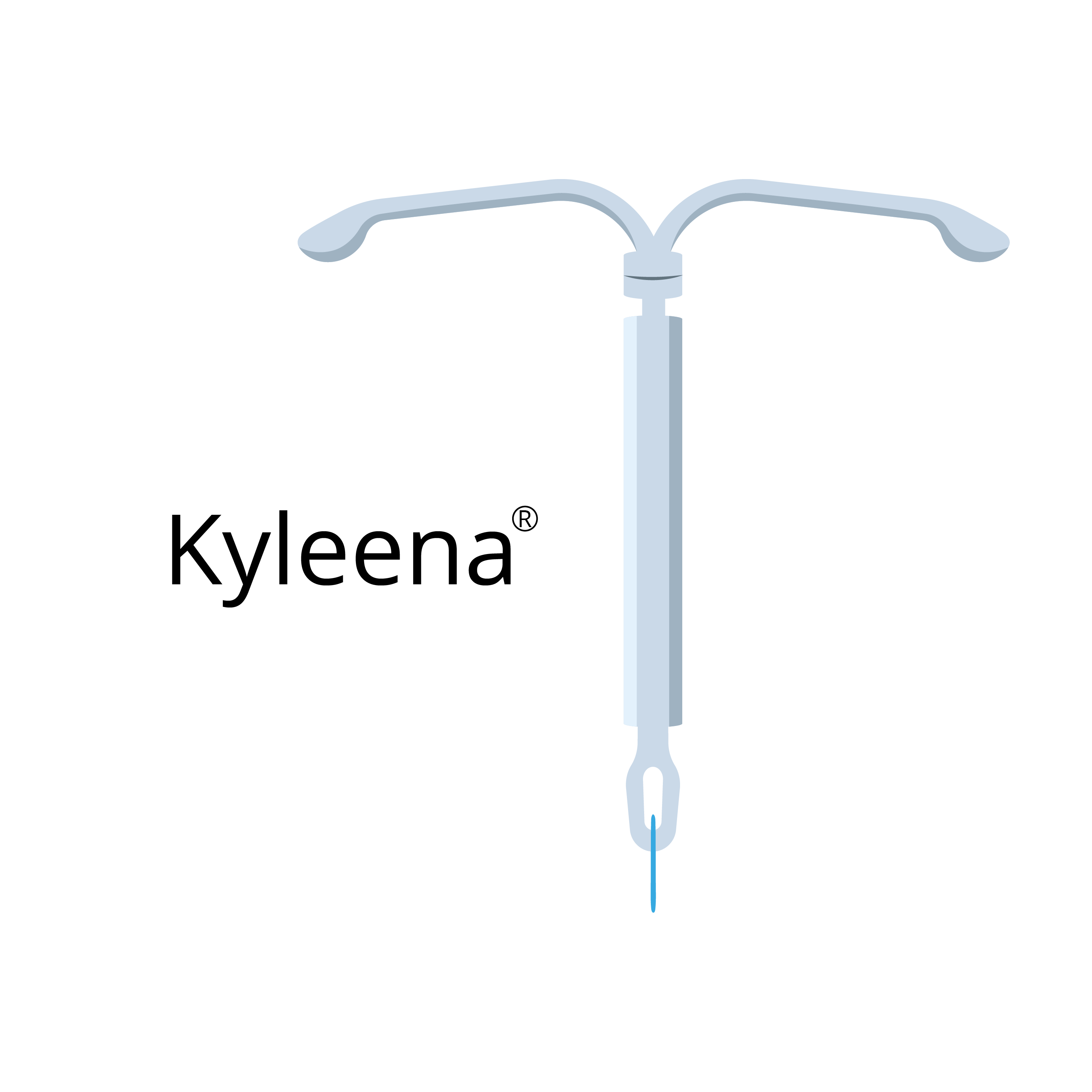
Especificações do Kyleena
®
:
- Tamanho: 28 mm x 30 mm/1,55 mm de espessura;
- Hormônio: 19,5 mg de Levonorgestrel;
- Duração: 5 anos;
- Indicação: Contracepção.
- Adultas jovens e adolescentes : Principalmente se estiverem em relações monogâmicas mútuas e estáveis e, portanto, com baixo risco para ISTs;
- Nulíparas : A paridade também não é um fator determinante na escolha do método. As nulíparas que têm baixo risco de ISTs também são candidatas elegíveis ao método;
- Mulheres no pós-parto: Inserção após 10-15 minutos da dequitação placentária ou no período entre 4-6 semanas após o parto;
- Pós-aborto: Podem ser inseridos imediatamente após aborto espontâneo ou induzido de primeiro trimestre, que ocorrem sem complicações;
- Amamentação : Os DIUs são excelentes métodos para mulheres que estão amamentando. Dois estudos demonstraram que as lactantes apresentaram menor índice de complicações com a inserção, dor, sangramento e maior taxa de aderência após 6 meses. A qualidade e quantidade do leite não são afetadas;
- Perimenopausa: Excelente opção para mulheres na perimenopausa, particularmente aquelas que não podem utilizar contraceptivos combinados. Nessa fase, porém, sangramentos abundantes e irregulares são mais frequentes e relacionados às mudanças hormonais típicas desse período. Nesses casos, a escolha do tipo de DIU deve levar em consideração o padrão de sangramento, e muitas mulheres devem beneficiar-se do Mirena ® , em detrimento ao DIU de cobre que, nos primeiros meses de uso, geralmente é acompanhado de aumento do fluxo menstrual.
-
Contraindicações universais:
- Gestação ou suspeita de gravidez;
- ISTs no momento da inserção, incluindo cervicite, vaginite ou quaisquer outras infecções do trato genital inferior;
- Anomalia congênita caracterizada por deformação da cavidade uterina, dificultando a inserção do dispositivo;
- Doença inflamatória pélvica aguda;
- Antecedente de doença inflamatória pélvica, a menos que uma gravidez intrauterina após tenha acontecido;
- História de aborto séptico ou endometrite puerperal nos últimos 3 meses;
- Neoplasia cervical ou uterina confirmada ou suspeita;
- Sangramento uterino não diagnosticado;
- Qualquer condição que aumente a chance de infecções pélvicas;
- História de inserção de DIU prévio que não foi removido;
- Hipersensibilidade a quaisquer componentes do dispositivo.
-
Contraindicações específicas para DIU de Levonorgestrel:
- Neoplasia de mama confirmada ou suspeita ou outra neoplasia dependente de progesterona;
-
Tumores hepáticos malignos ou benignos;
-
Doença hepática aguda.
-
Contraindicações específicas para o DIU de cobre:
- Doença de Wilson;
-
Hipersensibilidade ao cobre.
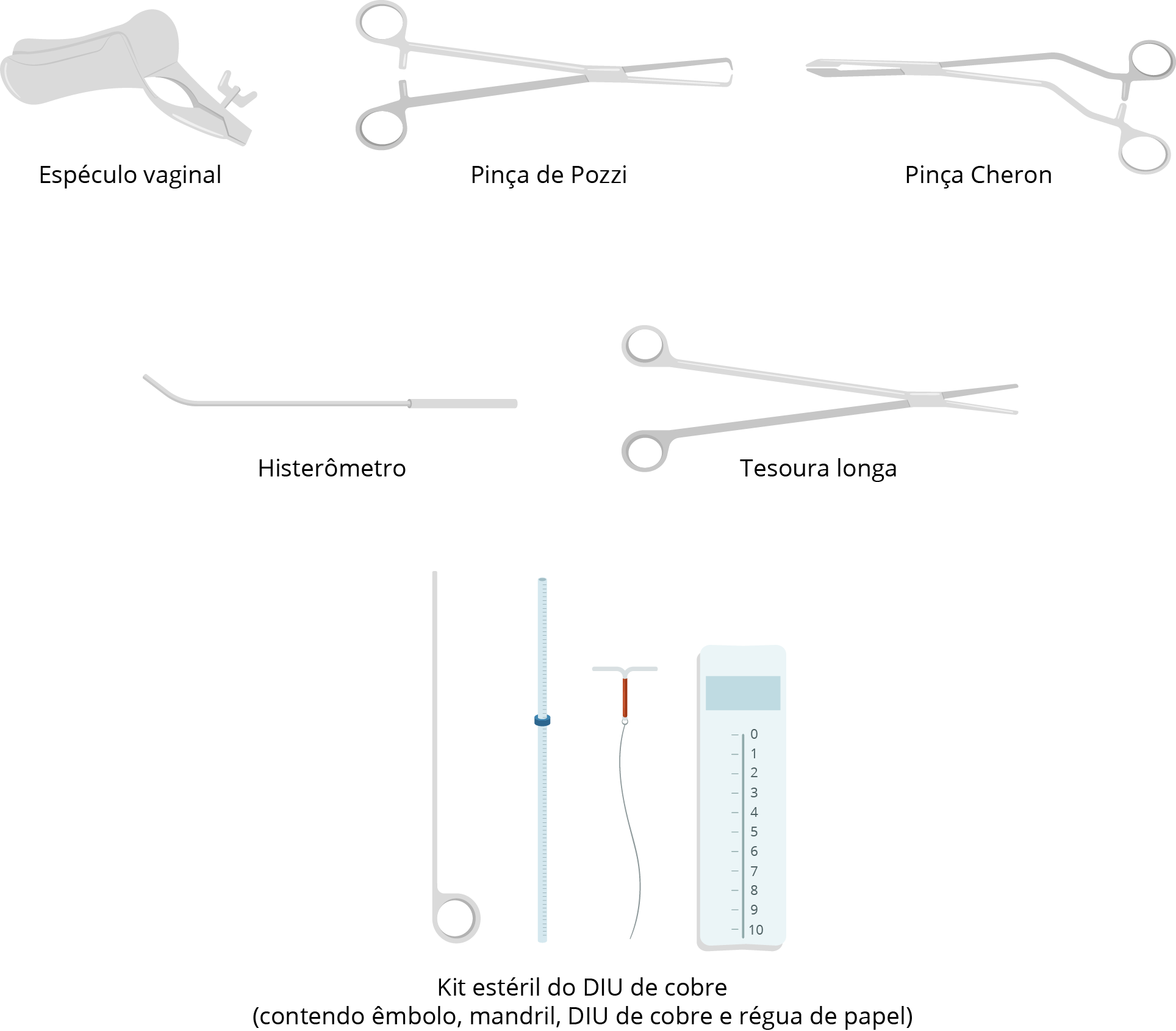
- Espéculo vaginal Collin (utilizar tamanho apropriado de acordo com exame pélvico prévio);
- Histerômetro Collin 28 cm;
- Pinça Cheron 24 cm;
- Pinça Pozzi 24 cm;
- Tesoura Metzembaum curva 20 cm;
- Kit estéril do DIU selecionado;
- Cuba redonda;
- Antisséptico tópico;
- Gaze;
- Luva estéril;
- Foco de luz.
Realizar exame pélvico prévio através de toque vaginal bidigital e bimanual para determinação da posição uterina.
- Observar critérios de elegibilidade do método contraceptivo;
- Se possível, solicitar que a paciente esteja acompanhada;
- A realização e/ou a avaliação do exame de rastreamento do câncer de colo de útero antes da inserção do DIU é recomendada por questão de oportunidade, não sendo obrigatória para realização do procedimento;
-
A inserção do DIU poderá ser realizada em qualquer fase do ciclo menstrual, desde que haja certeza de que a mulher não está grávida e de que não exista sinais de infecções vaginais, cervicais e pélvicas. No período menstrual, as alterações cervicais facilitam o procedimento. A inserção em nulíparas não é contraindicada;
-
Pode ser indicado como contracepção de emergência ao invés do Levonorgestrel. Ou seja, se a paciente teve sexo desprotegido nos últimos 5 dias e não deseja engravidar, insira o DIU de cobre imediatamente;
-
Não há evidências que suportem a consulta de rotina para pacientes assintomáticas. Sugere-se uma consulta de rotina entre 1 e 3 meses para checar satisfação com o método, preocupações, efeitos colaterais e posicionamento dos fios do DIU. A consulta de revisão da inserção do DIU deverá ser realizada preferencialmente após o primeiro ciclo menstrual posterior ao procedimento;
-
Atenção especial no exame ginecológico de forma a afastar infecções vaginais, cervicais e pélvicas. Se houver sinais de infecção, informar o impedimento de prosseguir com o procedimento, tratar e orientar paciente a retornar ao término do tratamento;
-
O DIU pode ser retirado a qualquer momento, quando a mulher desejar engravidar ou se estiver insatisfeita com o método;
-
O DIU deve ser retirado ao final do seu período de eficácia, descrito na embalagem do dispositivo, e outro DIU pode ser inserido no mesmo procedimento, se for do desejo da paciente;
-
O DIU pode ser retirado em qualquer momento do ciclo menstrual, sendo necessário informar à mulher que ela pode voltar a engravidar tão logo o DIU seja retirado.
1. Confirmar ausência de gravidez (teste rápido negativo).
2. Obter termo de consentimento.
3. Com a paciente em posição de litotomia, proceder toque bimanual com luvas para avaliar posição uterina.
4. Com o espéculo, identificar colo uterino e realizar higiene com PVPI ou Clorexedina, se necessário. Nesse momento, pode-se realizar bloqueio paracervical, se necessário.
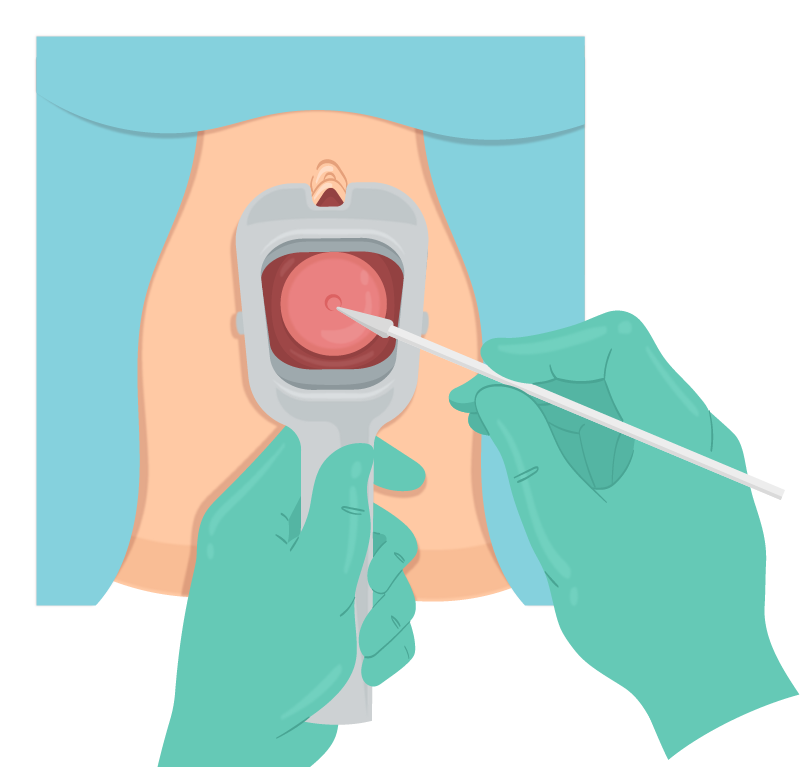
5. Pinçamento do lábio anterior com Pozzi com tração suave retificando canal cervical.
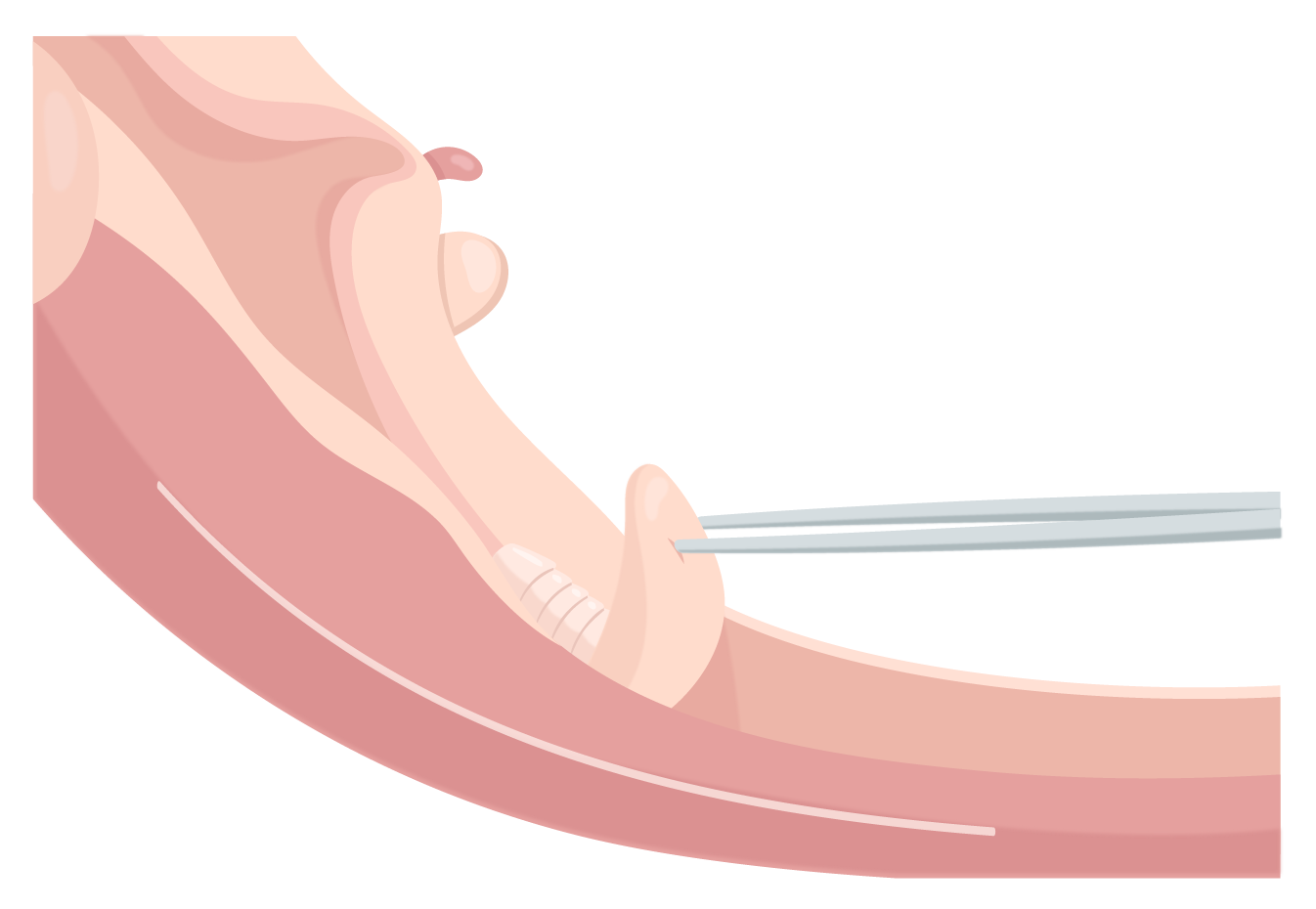
6. Histerometria inicial (em geral de 6-9 cm).
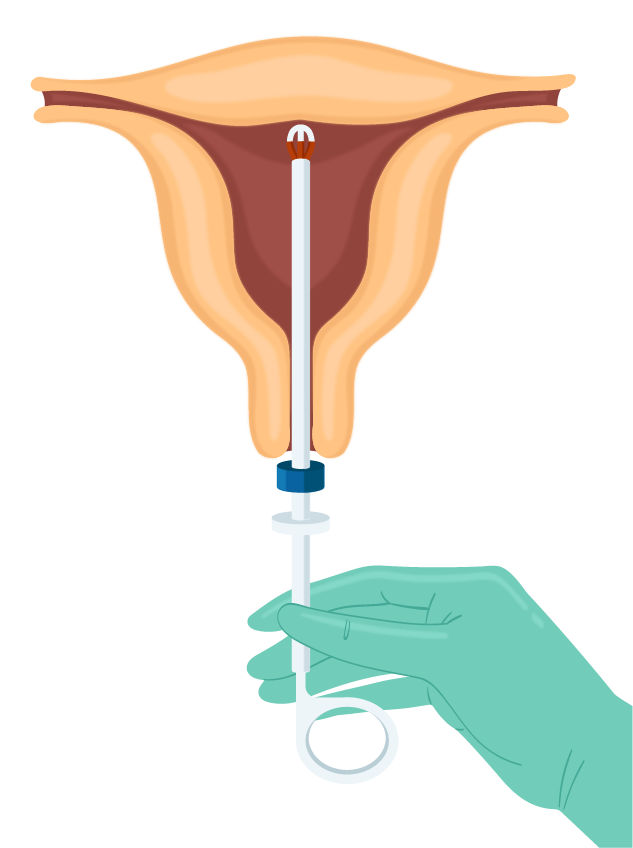
7. Carregar o DIU em seu aplicador enquanto ambos estão na embalagem.

8. Inserção lenta e suave do aplicador com o DIU até o fundo uterino, conforme a medida prévia (no DIU-LNG, deve-se recuar 2,5 cm e então ativar o mecanismo de aplicação). Retira-se o aplicador.
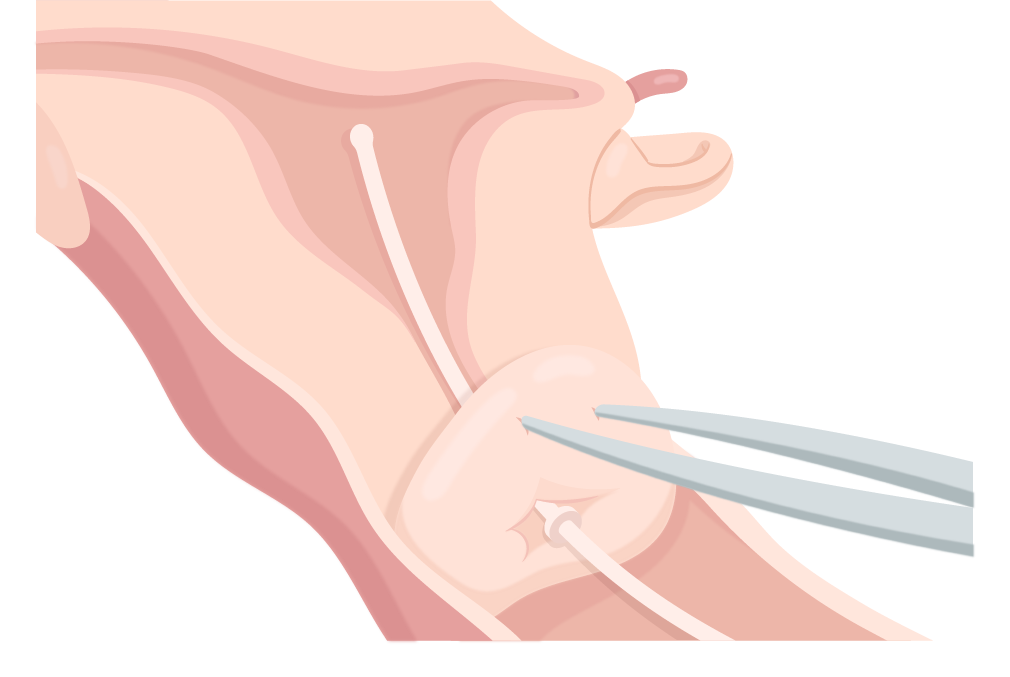
9. Cortar os fios do DIU cerca de 3,0 cm para fora da cérvix.
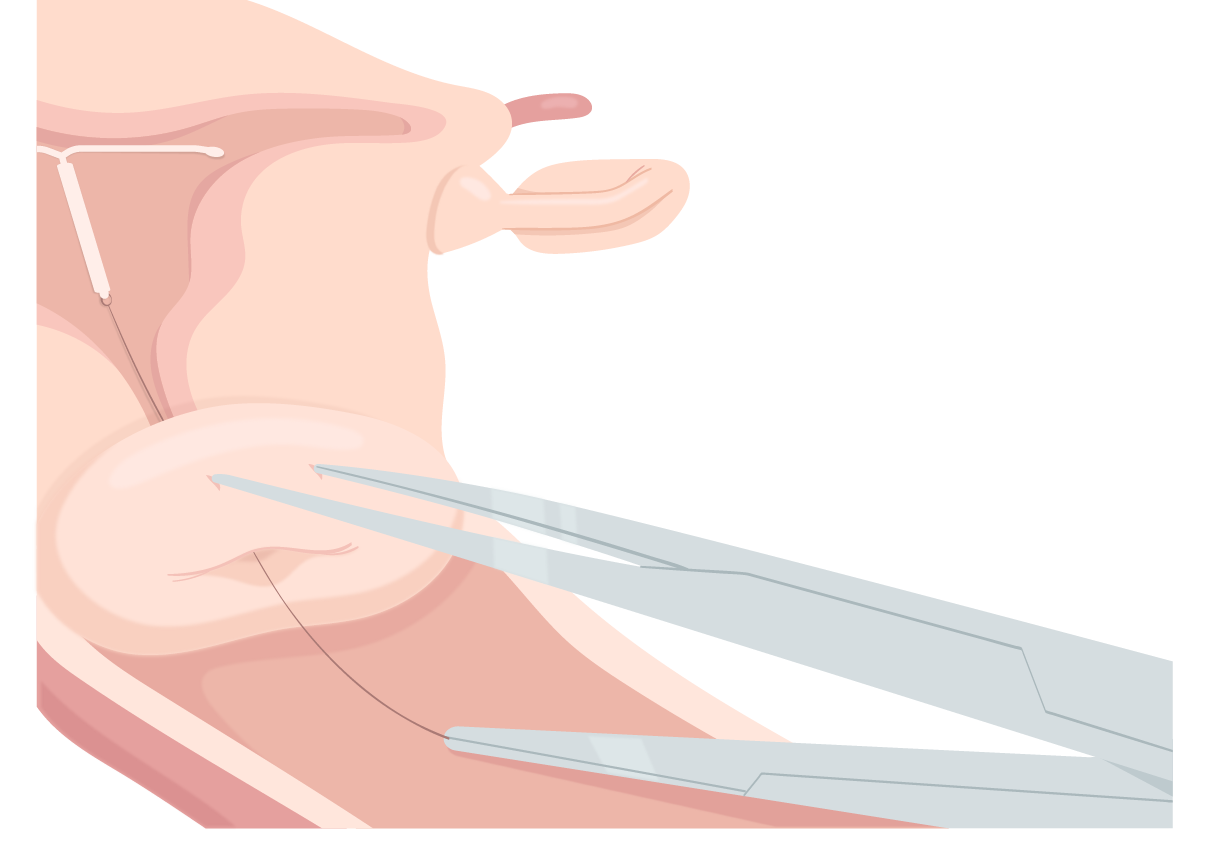
10. Retirar Pozzi e espéculo.
11. É prudente permitir que a mulher descanse na mesa até sentir-se segura para vestir-se.
- Para a remoção, deve-se utilizar uma pinça fórcipe ou Cheron e, através de firme tração, puxar o DIU pelo fio até completa visualização.
-
Caso o fio não esteja visível, uma escova Citobrush, utilizada para coleta de Papanicolaou, deve ser colocada no orifício cervical para auxiliar na recuperação do fio.
-
Caso essa manobra não seja suficiente, deve-se considerar o bloqueio paracervical para melhor manipulação do colo com pinça Hartmann (“jacaré”) ou ainda histeroscopia.
- O DIU costuma ser eficaz se introduzido em menos de 48 horas do parto, com ou sem aleitamento, desde que não haja infecção puerperal; ou após 4 semanas do parto;
- Menstruação intensa ou dolorosa: Geralmente melhora em 3-6 meses;
-
Solicitar absorvente e informar que pode ocorrer pequeno sangramento após o procedimento;
-
Ultrassonografia deverá ser solicitada se:
- Difícil inserção (estenose/tortuosidade de canal cervical, resistência na inserção, história de alterações anatômicas uterinas);
- Dor intensa fora do período menstrual.
- Expulsão;
- Rotação;
- Penetração do miométrio;
- Perfuração parcial/total do útero, da bexiga e/ou do intestino;
- Infecção;
- Gravidez.
-
-
Vou sentir dor para colocar o DIU?
- De um modo geral, uma cólica discreta. Pode diminuir se 1 hora antes você utilizar um anti-inflamatório.
- Por essa razão também que muitos preferem colocar o DIU durante o período menstrual, quando o colo está entreaberto para saída do sangue menstrual e temos certeza da ausência de gravidez.
-
-
Depois de colocar o DIU devo parar meu contraceptivo?
- Após a inserção ainda é necessário manter o método que estava utilizando. A eficácia do DIU só se confirma quando confirmamos sua localização após o primeiro exame de USG ou no retorno para checagem da posição dos fios. Nesse momento, poderá parar o método contraceptivo anterior.
-
-
Estou usando preservativo para contracepção até colocar o DIU. Devo manter após confirmação localização ou posso parar?
- Após a confirmação da localização, o uso do preservativo ainda deve ser sugerido para prevenção de ISTs.
-
-
Estou usando DIU, bem localizado, quando devo voltar ao ginecologista para revisões?
- Os retornos devem ser semestrais para controle. As chances de expulsão caem muito após o terceiro mês e assim sucessivamente.
-
-
Meu parceiro vai sentir os fios do DIU nas relações sexuais?
- Não. Os fios têm a função de facilitar sua retirada quando do fim da validade ou quando houver desejo de gravidez. A mulher pode tocar os fios (sem tracionar) durante o banho para checagem eventual, mas eles não atrapalham a relação sexual quando bem localizado.
- Sugere-se em alguns serviços que a mulher toque os fios (com cuidado para não tracionar) para confirmação e como forma de conhecer seu próprio corpo.
-
-
Estou usando DIU há 1 ano. Posso colher preventivo normalmente?
- A coleta de preventivo com Citobrush pode seguir a rotina, devendo-se ter cuidado na coleta cervical para não tracionar o DIU.
-
-
Com o DIU vou menstruar?
- Com a liberação programada de progesterona, os padrões de sangramento em geral tornam-se escassos ou ausentes. Eventualmente, nos primeiros 6 meses, pode ser esperado algum fluxo menstrual.
-
-
Quando preciso trocar meu DIU?
- Observar os prazos de troca para DIUs de cobre (em torno de 10 anos), cobre e prata (5 anos), e os hormonais (5 anos).
-
DIU engorda?
- Os DIUs de cobre e prata em geral não interferem com o peso da mulher. Os DIUs medicados (Progesterona), por interferir com o perfil hormonal da mulher, podem provocar alterações de peso, resolvidas com alimentação saudável e atividade física.
Autoria principal: João Marcelo Coluna (Ginecologia e Obstetrícia com Mestrado em Fisiopatologia).
-
Revisão:
- Renato Bergallo (Medicina de Família e Comunidade);
-
Camilla Luna (Ginecologista e Obstetra pela UERJ e FEBRASGO, especialista em Reprodução Humana pela AMB).
-
Equipe adjunta:
-
Caroline Oliveira (Ginecologia, com doutorado em Ciências Médicas pela UFF);
-
Ana Luiza Leal (Ginecologista, especialista em Mastologia);
-
Ênio Damaso (Ginecologista e Obstetra, especialista em Medicina Fetal);
-
Jéssica Borba Coutinho (Médica de Família e Comunidade e Paliativista);
-
Marcelo Gobbo Junior (Medicina de Família e Comunidade);
-
Philipp Oliveira (Medicina de Família e Comunidade).
Lanzola EL, Ketvertis K. Intrauterine device. [Internet]. StatPearls. Treasure Island, FL: StatPearls Publishing. (Accessed on November 11, 2023).
Finotti M. Manual de anticoncepção. São Paulo: Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO), 2015.
Ti AJ, Roe AH, Whitehouse KC, et al. Effectiveness and safety of extending intrauterine device duration: a systematic review. Am J Obstet Gynecol. 2020; 223(1):24-35.e3.
Averbach SH, Ermias Y, Jeng G, et al. Expulsion of intrauterine devices after postpartum placement by timing of placement, delivery type, and intrauterine device type: a systematic review and meta-analysis. Am J Obstet Gynecol. 2020; 223(2):177-88.
Anthony MS, Zhou X, Schoendorf J, et al. Demographic, Reproductive, and Medical Risk Factors for Intrauterine Device Expulsion. Obstet Gynecol. 2022; 140:1017.
Creinin M, Kohn JE, Tang JH, et al. Society of Family Planning Committee statement on IUD nomenclature. Contraception. 2022; 106:1-2.