Paracentese Cirúrgica
Definição: Procedimento invasivo para coleta de líquido da cavidade abdominal, a partir de punção ou drenagem do mesmo.
- Avaliação diagnóstica de ascite: Hipertensão porta , infeccioso, neoplásico;
- Diferenciação de peritonite infecciosa em paciente cirrótico (espontânea ou secundária);
- Alívio sintomático em paciente com ascites volumosas refratárias ao tratamento clínico com diuréticos, com sintomas de restrição ventilatória ou desconforto abdominal.
- Discrasia sanguínea não corrigida;
- Coagulação intravascular disseminada (CIVD);
- Distensão excessiva das alças intestinais;
- Infecção local no sitio de punção;
- Paciente pouco colaborativo.
- Soluções antissépticas;
- Equipamentos de proteção individual (luva estéril, avental estéril, gorro, máscara e óculos);
- Campo fenestrado;
- Pacote de gaze;
- Seringas (10 mL e 20 mL);
- Agulhas;
- Anestésico local (Lidocaína 1% ou 2%);
- Jelco para punção (14 G);
- Equipo de soro;
- Torneira de três vias;
- Frasco coletor para secreção (plástico ou vidro);
- Curativo;
- Tubos para envio adequado do material para análise laboratorial.
- Artérias epigástricas inferiores: Ramos das artérias ilíacas externas, ascendem posteriormente aos músculos retoabdominais, realizando anastomoses com as artérias epigástricas superiores na parede anterior do abdome;
- Sigmoide: É mais flexível em relação ao ceco, tornando a punção à direita mais arriscada em caso de distensão abdominal.
-
Preparo:
- Discutir com o paciente o procedimento que será realizado.
-
Posicionamento:
Decúbito dorsal horizontal. Em caso de ascites de volume menor ou necessidade de maior escoamento, é possível a elevação do tórax.
-
Realizar exame físico adequado, confirmando a ascite e auxiliando na avaliação do ponto de punção:
Sinal de Piparote, macicez móvel de decúbito.
-
Preparo do local a ser puncionado com soluções antissépticas, colocação de campos estéreis.
-
Localização do ponto de punção:
- Quadrante inferior esquerdo do abdome;
- Ponto entre os terços médio e lateral, em uma linha imaginária que passa na espinha ilíaca anterossuperior à cicatriz umbilical, distante dos vasos epigástricos inferiores. Abaixo da cicatriz umbilical, lateralmente aos músculos reto abdominais;
- Punções à direita são evitadas pelo fato de o ceco ser fixo, podendo ser puncionado com maior facilidade em caso de distensão intestinal; além da parede abdominal ser mais espessa;
- Evitar veias dilatadas visíveis na parede abdominal;
- A região da linha alba infraumbilical também é uma opção, todavia, com maior risco de punção vesical.
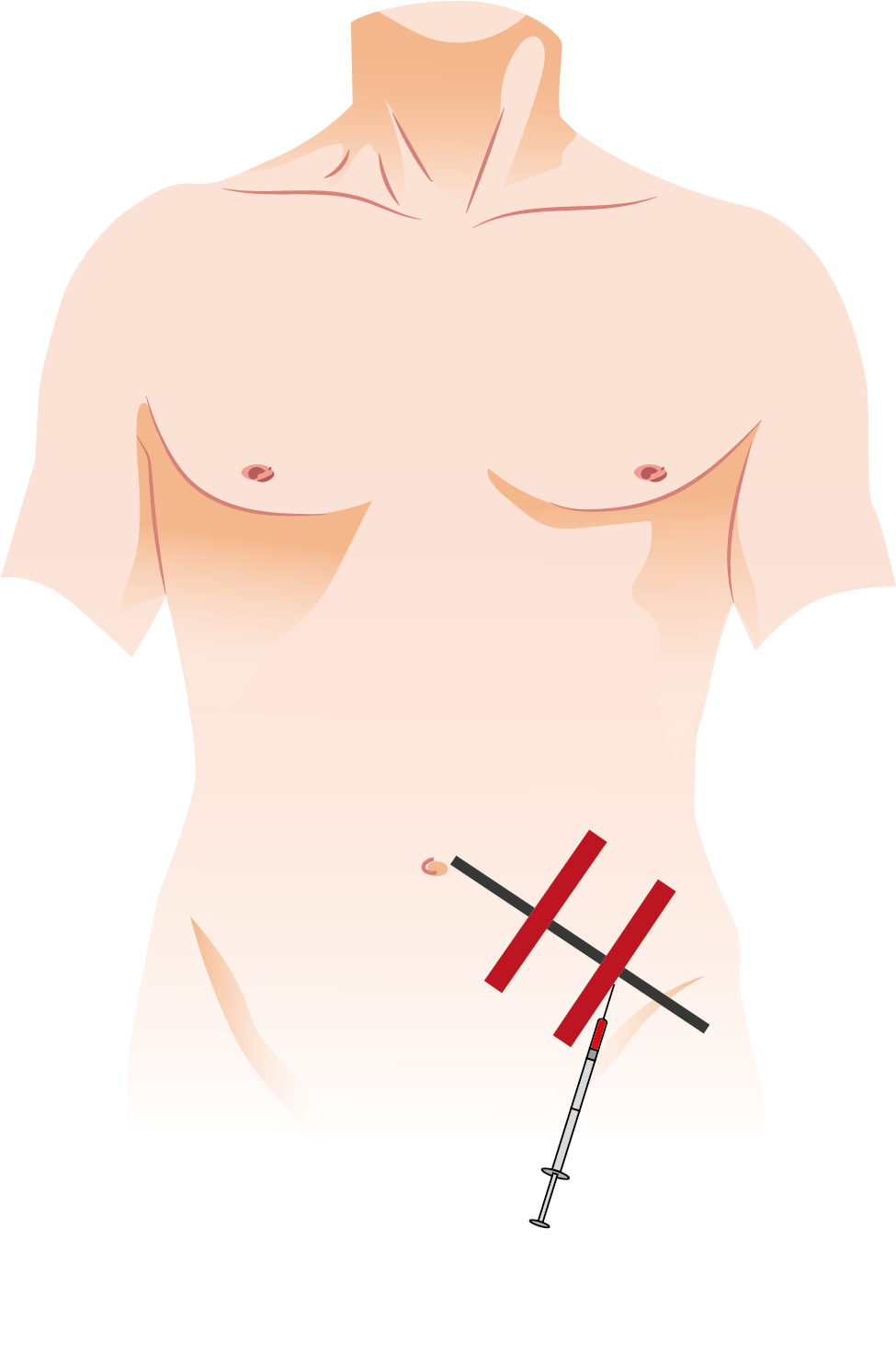 Ilustração:
Camila Simas.
Ilustração:
Camila Simas.
-
Anestesia local:
- Sobre o ponto de punção, inicialmente superficial e posteriormente aprofundando-se com auxílio da técnica em Z, idealmente puncionando a cavidade abdominal e aspirando líquido peritoneal.
- Em caso de aspiração de sangue, não injetar anestésico e comprimir localmente por tempo suficiente, evitando hematomas locais.
-
Técnica de punção em Z:
- Tração da pele inferiormente em 2 cm ao penetrar perpendicularmente com a agulha da anestesia ou Jelco para punção, fazendo com que a pele fique em desnível em relação ao local de entrada no peritôneo (evitando vazamento de líquido ascítico pós-procedimento).
-
Outra possível técnica é a punção angulada a 45º.
-
Paracentese:
- Proceda a punção com o Jelco 14 sobre a área anestesiada, com auxílio da técnica em Z, mantendo a aspiração.
-
Quando o líquido peritoneal for aspirado, interrompa a inserção da agulha e avance a parte plástica do cateter. Retire a seguir a agulha com cuidado para ocluir o cateter, evitando a entrada de ar.
-
Conecte o cateter à torneira de três vias e posteriormente ao equipo de soro.
-
Aspire liquido para análise diagnóstica (30-60 mL), fechando a torneira para o exterior.
-
Proceda a retirada do líquido peritoneal por gravidade com a extremidade do equipo posicionada abaixo do paciente em um frasco coletor.
-
Após a drenagem desejada, retirar o cateter.
-
Realizar curativo local.
Procedimento em Vídeo
- Pacientes com maior risco de complicações incluem: Gestantes, obstrução intestinal, organomegalia, retenção vesical, bridas abdominais;
- Na necessidade de realizar paracentese em pacientes com obstrução intestinal e retenção urinária, idealmente realizar cateterização nasogástrica ou uretral, respectivamente, antes do procedimento;
- Em casos de maior risco, o uso de USG como auxílio para melhor definição do sítio de punção agrega segurança ao procedimento;
- Não se deve fazer a punção sobre sítios de infecção local, cicatrizes cirúrgicas ou hematomas na parede abdominal;
- Quando o cateter trepidar e o fluxo estiver intermitente, significa que o volume da ascite reduziu. Caso deseje tentar manter a drenagem, é possível tracionar levemente o cateter até o fluxo ficar continuo ou ainda pedir para que o paciente vire lateralmente para o lado do cateter, criando um bolsão de líquido;
-
É possível remover volumes de até 5 L sem consequências hemodinâmicas imediatas;
-
Para retirada de volumes maiores, é preciso realizar a devida reposição de albumina pós-procedimento, quando indicada: albumina 20%, 6-8 g/L retirado (considerando-se o volume total removido);
- Ex.: para retirada de 6 L, é preciso repor 36 g de albumina;
-
Para retirada de volumes maiores, é preciso realizar a devida reposição de albumina pós-procedimento, quando indicada: albumina 20%, 6-8 g/L retirado (considerando-se o volume total removido);
-
Para a análise do líquido, considerar a abordagem do paciente com ascite.
- Hemoperitôneo;
-
Lesão de artéria epigástrica inferior;
-
Punção de alça intestinal;
-
Infecção intra-abdominal;
-
Pneumoperitôneo;
-
Punção vesical;
-
Disfunção hemodinâmica (remoção de grandes volumes): hipotensão arterial, síndrome hepatorrenal.
-
Autoria principal:
Caio César Bianchi de Castro (Cirurgia Geral e Torácica).
Revisão: Felipe Victer (Cirurgia Geral).
Biggins SW, Angeli P, Kim WR. Diagnosis, evaluation, and management of ascites, spontaneous bacterial peritonitis and hepatorenal syndrome: 2021 practice guidance by the American Association for the Study of Liver Diseases. Hepatology. 2021 Aug;74(2):1014-1048.
Northup PG, Garcia-Pagan JC, Valla DC. Vascular liver disorders, portal vein thrombosis, and procedural bleeding in patients with liver disease: 2020 practice guidance by the American Association for the Study of Liver Diseases. Hepatology. 2021 Jan;73(1):366-413.
Taniguchi LU. Acesso intracavitário. In: Scalabrini Neto A, editor. Procedimentos em emergência. 1ª ed. São Paulo: Manole; 2012. p.113-128.
Napolitano LM. Paracentesis and diagnostic peritoneal lavage. In: Irwin RS, editor. Procedures, techniques and minimally invasive monitoring in intensive care medicine. Philadelphia: Lippincott Williams & Wilkins; 2008. p.130-137.
Thomsen TW, Shaffer RW, Setnik GS. Videos in clinical medicine. Paracentesis. N Engl J Med. 2006 Nov 9;355(19):e21. Erratum in: N Engl J Med. 2007 Feb 15;356(7):760.
Grabau CM, Crago SF, Kamath PS. Performance standards for therapeutic abdominal paracentesis. Hepatology. 2004 Aug;40(2):484-488.