Pericardiocentese
Definição: Punção do saco pericárdico repleto de líquido com ou sem drenagem posterior.
- Tamponamento cardíaco com choque refratário ou parada cardíaca (pacientes instáveis);
- Diagnóstico etiológico de derrame pericárdico (ex.: pericardite purulenta, tuberculose, neoplásica) após avaliação por especialista da melhor via diagnóstica;
- Derrame pericárdico sintomático, não responsivo a outras terapias, com mais de 20 mm à diástole no ecocardiograma;
- Derrame pericárdico traumático na impossibilidade de procedimento cirúrgico emergencial.
-
Contraindicações absolutas:
- Dissecção aórtica;
- Ruptura de parede livre miocárdica pós-infarto.
-
Contraindicações relativas:
- Coagulopatia não corrigida;
- Anticoagulação plena;
- Trombocitopenia (plaquetas < 50.000/mm³);
- Derrame pericárdico traumático com sinais vitais instáveis e pericardite purulenta (cirurgia preferível);
- Pacientes com derrame pericárdico e sinais vitais estáveis;
- Ruptura miocárdica.
- Luvas estéreis, avental estéril, gorro, máscara e óculos;
- Solução degermante e alcoólica;
- Gaze estéril;
- Seringa de 20 mL;
- Agulhas para infiltração anestésica;
- Ampola de Lidocaína 1 ou 2%;
- Jelco calibroso (16 a 18 G) ou kit de cateterismo venoso central;
- Torneira de três vias;
- Fio guia metálico;
- Bisturi com lâmina 11;
- Dilatador do kit do cateter venoso;
- Equipamento de reanimação à mão (desfibrilador, medicamentos, etc.).
O saco pericárdico localiza-se no mediastino anterior; é envolto bilateralmente pelas pleuras e inferiormente pelo diafragma e fígado.
O saco pericárdico normalmente possui 15 a 30 mL de líquido seroso.
Ao ser distendido por líquido, o pericárdio leva a um aumento da pressão intrapericárdica que, quando equalizada com a pressão ventricular direita e esquerda, leva à redução do retorno venoso e do débito cardíaco, respectivamente.
O acúmulo agudo de líquido não é acompanhado pela distensibilidade pericárdica, gerando instabilidade hemodinâmica.
-
Preparação:
- Orientar o paciente a respeito do procedimento, caso esteja consciente;
- Monitorização completa do paciente: ECG contínuo, oximetria, pressão venosa não invasiva;
- Garantir acesso venoso periférico;
- Visualização do derrame previamente com auxílio ultrassonográfico;
- Posicionar o paciente em posição supina ou, se possível, 30° a 45°;
- Limpeza das mãos;
- Cuidados de assepsia e antissepsia e uso de equipamentos de proteção individual (EPI);
- Definir campo estéril, identificar referências anatômicas;
- Anestesia local quando o paciente estiver consciente e alerta.
-
Abordagem subxifoide (subcostal, Marfan):
- Introduzir agulha com a seringa, em um ângulo de 45 o , entre o apêndice xifoide e a margem costal esquerda (1-2 cm abaixo da junção xifocondral), direcionando-a para a escápula esquerda e aplicando pressão negativa;
- Se ocorrer elevação do segmento ST ao ECG, deve-se retroceder à agulha por alguns milímetros (contato com epicárdio). Atentar para possíveis arritmias;
- Observar aspiração de sangue retirando uma quantidade mínima para normalização dos sinais vitais;
- Manter a agulha firme;
- Avançar o guia através da agulha;
- Remover agulha, mantendo fio guia;
- Abrir pequeno orifício na pele, próximo ao fio guia;
- Introduzir dilatador através do fio guia;
- Introduzir o cateter através do fio guia;
- Remover fio guia e conectar ao coletor de drenagem e à torneira de 3 vias, a qual facilita a aspiração;
- Fixar o cateter com ponto;
- Curativo local.
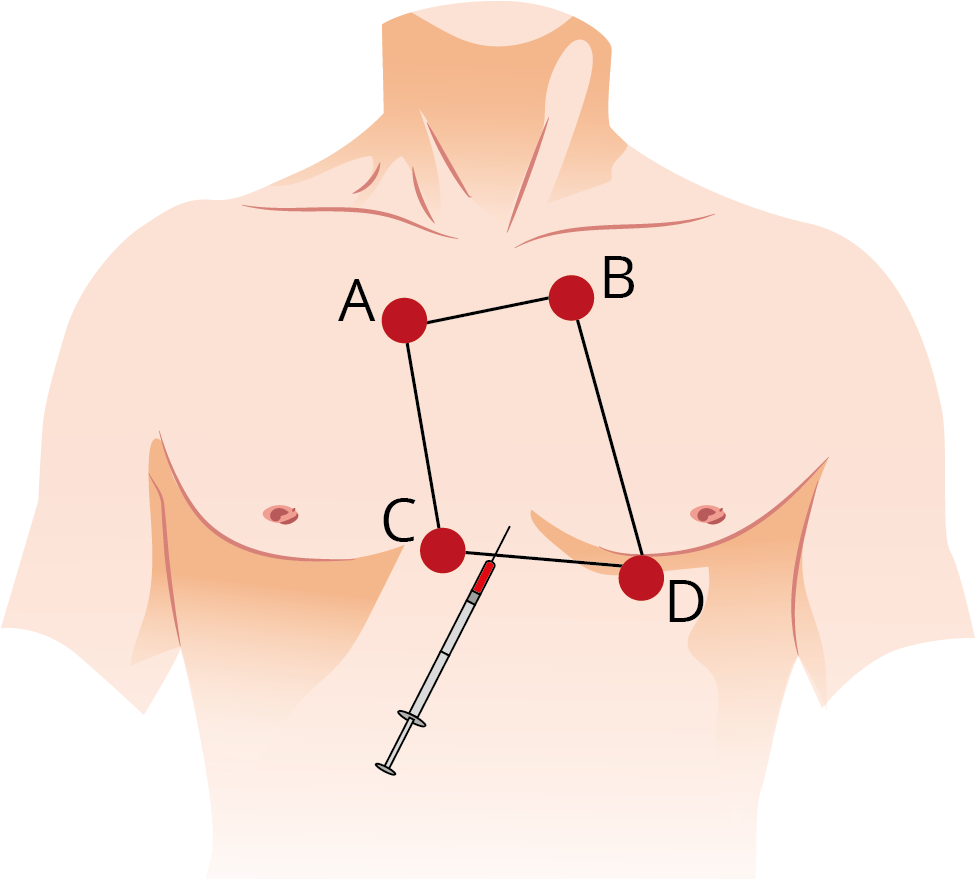 Abordagem subxifoidea.
Abordagem subxifoidea.
-
Abordagem paraesternal:
- Introdução da agulha com a seringa perpendicularmente ao 5° espaço intercostal esquerdo (na porção superior da costela inferior) 1 cm lateralmente ao esterno;
- Maior risco de pneumotórax e punção dos vasos mamários.
-
Abordagem apical:
- Introdução da agulha com a seringa um espaço intercostal abaixo e 1 cm lateral ao ictus cordis , direcionando ao ombro direito;
- Normalmente não recomendada em situação de emergência;
- Maior risco de punção ventricular.
1. Eletrocardiografia: Clips adaptados à agulha de anestesia neuroaxial para avaliação de correntes de lesão miocárdica (elevação 2 mm no segmento ST) ou extrassítoles à medida que se avança à agulha, indicando a necessidade de recuar a agulha.
2. Fluoroscopia: Utilizada na via subxifoidea, idealmente realizada em centros de hemodinâmica com confirmação do posicionamento do cateter com injeção de meio de contraste no saco pericárdico.
3. Ultrassonografia (USG): Permite acompanhar em tempo real o trajeto da agulha até o saco pericárdico. Menor taxa de complicação (1,3%-1,6%).
4. Tomografia de tórax: Permite melhor posicionamento do ponto e punção; todavia, sem acompanhamento em tempo real do avançar da agulha com cateter e com aumento de exposição à radiação. Pode ser utilizada em pacientes com janela ruim para a USG e para demonstrar derrames loculados, além de avaliação de alterações adicionais no tórax.
Idealmente o procedimento deve ser realizado com auxílio de ultrassonografia, pois permite a visualização direta da agulha penetrando o saco pericárdico.
A principio, a retirada de pequenos volumes (20 mL) já é suficiente para dar alívio ao paciente.
No trauma, quando identificado o tamponamento cardíaco, há indicação de toracotomia ou esternotomia de emergência, devendo-se infundir volume no paciente inicialmente para o preparo até a cirurgia. Pericardiocentese está indicada somente se a intervenção cirúrgica não for possível, todavia não é tratamento definitivo.
A drenagem de derrame pericárdico complexo com loculações, coágulos e conteúdo viscoso (pus) pode ser mais difícil e ineficaz.
Pericardiocentese diagnóstica para derrames pericárdicos pequenos (< 20 mm) não está justificada por: baixo rendimento diagnóstico, pericardite viral, normalmente é autolimitada, além de haver alto risco de complicações com o procedimento.
-
Cuidados pós-procedimento:
- Revisão ultrassonográfica do pericárdio;
- Continuar medidas de reanimação;
- Radiografia de tórax para avaliação de pneumotórax ou derrame pleural;
- Manter monitorização hemodinâmica do paciente;
- Procurar especialista para avaliação de necessidade de tratamento definitivo adicional;
- Na presença de deterioração clínica, reabrir o cateter;
- Material colhido pode ser enviado para análise laboratorial conforme a suspeita clínica.
Manter aspiração do cateter regular de 6/6 horas para evitar sua obstrução.
É importante esvaziar o saco pericárdico ao máximo mantendo o cateter no local por mais de 72 horas, se houver acúmulo de líquido > 30 mL/dia.
O cateter pode ser retirado após drenagem < 25-30 mL em 24 horas.
- Arritmias ventriculares;
- Perfuração ventricular;
- Síndrome de descompressão ventricular (edema pulmonar e choque cardiogênico);
- Hemopericárdio;
- Pneumotórax;
- Laceração de vasos coronários;
- Punção esofágica ou peritoneal (com ou sem peritonite);
- Punção gástrica;
- Embolia gasosa;
- Reação vasovagal;
- Edema agudo de pulmão;
- Punção ou fístula da artéria torácica interna;
- Pneumomediastino;
- Obstrução do cateter;
- Reacúmulo do líquido;
- Óbito.
Autoria principal: Gabriel Quintino Lopes (Clínica Médica e Cardiologia).
Revisão: Aluisio Reis (Cirurgia Torácica).
-
Equipe adjunta:
- Bernardo Schwartz E. Mello (Cirurgia Geral e Medicina Intensiva);
-
Angelo Luís Tonon (Cirurgia Geral);
- Eraldo Moraes (Cardiologia, Eletrofisiologia, com especialização em Marca-passo);
- Leonardo Dinis de Albuquerque (Cirurgia Geral);
- Mariane Savio (Coloproctologia);
- Matheus Meira (Cirurgia do Aparelho Digestivo e Videolaparoscopia);
-
Jader David Ricco (Cirurgia Oncológica);
-
Matheus Furtado (Cirurgia Cardiovascular);
-
Mateus Streva (Cirurgia Vascular);
-
Vanessa Nascimento (Cirurgia Pediátrica Geral pelo IFF/FIOCRUZ e Oncológica pelo INCA);
-
Leonardo Nanes (Clínica Médica, Cardiologia, Arritmologia e Medicina Intensiva);
-
Sara Del Vecchio Ziotti (Clínica Médica e Cardiologia).
American College of Surgeons.Thoracic trauma. In: Advanced Trauma Life Support - ATLS, student course manual. 10th ed. 2018; (4):69-70.
American College of Surgeons. Appendix G - Skills. In: Advanced Trauma Life Support - ATLS, student course manual. 10th ed. 2018; 355.
Carlini CC, Maggiolini S. Pericardiocentesis in cardiac tamponade: indications and practical aspects. Euro Soc Cardio. 2017; 15:19.
Gluer R, Murdoch D, Haqqani HM, et al. Pericardiocentesis – How to do it. Heart Lung Circ. 2015; 24(6):621-625.
Adler Y, Charron P, Imazio M, et al. ESC Guidelines for the diagnosis and management of pericardial diseases: The Task Force for the Diagnosis and Management of Pericardial Diseases of the European Society of Cardiology (ESC) Endorsed
Zamboni V. Suporte avançado de
Fitch MT, Nicks BA, Pariyadath M, et al. Emergency Pericardiocentesis. N Engl J Med; 366(12):e17.
Osman A, Chuan TW, Ab Rahman J, et al. Ultrasound-guided pericardiocentesis: a novel parasternal approach. Eur J Emerg Med. 2018; 25(5):322-327.
Petri N, Ertel B, Gassenmaier T, et al. "Blind" pericardiocentesis: A comparison of different puncture directions. Catheter Cardiovasc Interv. 2018; 92(5):E327-E332.