Punção Jugular Guiada (USG)
Definição: É o uso da ultrassonografia (USG) como ferramenta para guiar a progressão de uma agulha para acesso venoso central em direção à veia jugular interna sob visão contínua.
Atualmente, o procedimento guiado por USG é considerado a técnica padrão ouro de punção jugular, fundamental para reconhecer variações anatômicas e minimizar o risco de complicações, como punção arterial inadvertida e pneumotórax, além de auxiliar em casos complexos, como pacientes obesos, idosos e, principalmente, aqueles com caquexia.
-
Em comparação com o procedimento sem uso de USG, apresenta alguns benefícios, como:
- Maior taxa de sucesso na primeira tentativa;
- Menor número de perfurações da pele e redirecionamento;
- Menor tempo total de procedimento;
- Menor risco relativo de punções arteriais, hematomas locais, pneumotórax e hemotórax.
O uso da USG permite ao operador avaliar a patência da veia jugular interna e alterações anatômicas relevantes previamente ao procedimento.
A punção venosa é plenamente executada utilizando-se apenas o modo bidimensional (modo B) do equipamento de ultrassonografia.
- Incluem todas as indicações já conhecidas para acesso venoso central sem USG;
- Técnica padrão ouro para a realização de punção jugular à beira do leito;
- Deve ser a técnica priorizada em pacientes com anatomia complexa (ex.: pescoço curto), obesos e idosos.
- Trombose da veia jugular a ser puncionada;
- Sinais de celulite do sítio de punção;
- Plaquetas < 20.000/m³;
- INR > 2-3.
- Clorexidina degermante;
- Clorexidina alcoólica;
- Capa estéril para USG;
- Luvas estéreis;
- Capote estéril;
- Gorro e máscara;
- Campos estéreis;
- Gazes e compressas estéreis;
- Pinça cirúrgica para degermação;
- Porta-agulha;
- Bandeja e cuba rim;
- Soro fisiológico 0,9% (100-500 mL);
- Seringas de 10 mL e 20 mL;
- Anestésico local (Lidocaína 1% ou 2% sem vasoconstritor);
- Agulhas para anestesia local;
-
Kit
de cateter venoso central contendo:
- Agulha de punção 18 G;
- Fio-guia;
- Dilatador;
- Cateter venoso central (mono, duplo ou triplo lúmen);
- Anteparos de fixação.
-
Fio de sutura (mononáilon 2-0 ou 3-0);
- Curativo.
A veia jugular interna deixa o crânio pelo forame jugular e desce pelo pescoço lateralmente à carótida comum na maioria dos casos.
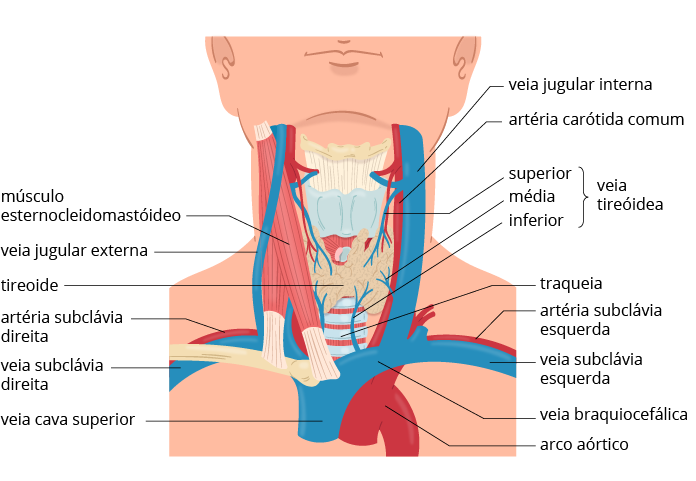 Figura 1.
Localização da veia jugular interna.
Figura 1.
Localização da veia jugular interna.
Ao nível da articulação esternoclavicular, junta-se com a veia subclávia para formar a veia braquiocefálica.
Considerando-se a ausência de estruturas ósseas em seu trajeto, é uma veia ideal para punção guiada por USG.
Técnica com Uso de USG
1. Uso do transdutor linear (alta frequência, 7-12 MHz).
2. Explicar ao paciente o procedimento a ser realizado.
3. Posicionamento adequado do paciente, considerando-se o lado a ser puncionado.
4. USG pré-procedimento para visualização anatômica e planejamento (Figura 2).
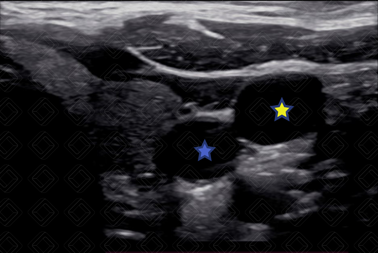 Figura 2.
USG pré-procedimento evidenciando carótida comum direita (estrela azul) e veia jugular interna direita (estrela amarela).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
Figura 2.
USG pré-procedimento evidenciando carótida comum direita (estrela azul) e veia jugular interna direita (estrela amarela).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
5. Observar a equivalência entre o lado examinado e o lado exibido na tela.
6. Avaliar compressibilidade do vaso (diferenciar artéria de veia) (Figura 3).
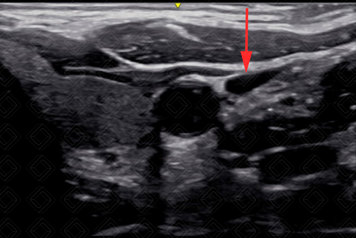 Figura 3.
Veia jugular interna após compressão com transdutor (seta vermelha).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
Figura 3.
Veia jugular interna após compressão com transdutor (seta vermelha).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
7. Observar a profundidade do vaso com relação à pele na imagem.
8. Atentar para estruturas adjacentes (carótida, tireoide, linfonodos e pleura).
9. Verificar se há trombo ou estenose no vaso (contraindicação no sítio escolhido).
10. A critério, avaliar fluxo ao Doppler colorido (Figura 4).
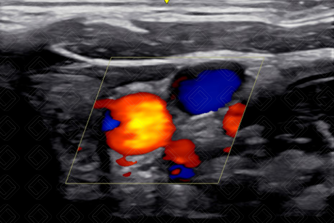 Figura 4.
Carótida e veia jugular ao Doppler colorido.
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
Figura 4.
Carótida e veia jugular ao Doppler colorido.
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
11. Assepsia e antissepsia locais.
12. Colocação de campos estéreis.
13. Cobrir o transdutor do USG com capa estéril.
14. Anestesia local no sítio desejado, de preferência sob ultrassonografia.
15. Punção guiada por técnica transversal (fora de plano) utilizando-se agulha 18 G (Figuras 5 a 8).
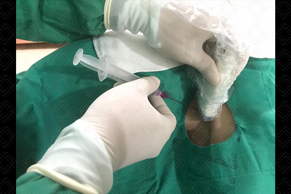 Figura 5.
Punção guiada por USG da veia jugular direita por técnica transversal (fora de plano).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
Figura 5.
Punção guiada por USG da veia jugular direita por técnica transversal (fora de plano).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
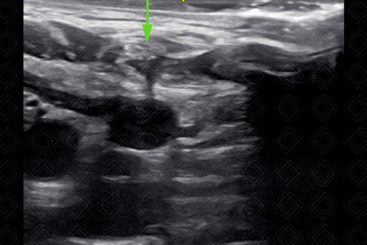 Figura 6.
Visualização da agulha no subcutâneo em direção á veia jugular interna direita (técnica transversal).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
Figura 6.
Visualização da agulha no subcutâneo em direção á veia jugular interna direita (técnica transversal).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
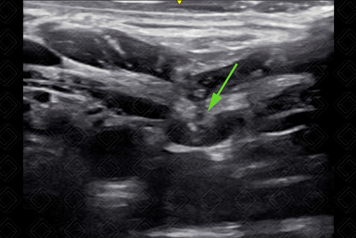 Figura 7.
Visualização da agulha no momento em que penetra a parede interior da veia (seta verde).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
Figura 7.
Visualização da agulha no momento em que penetra a parede interior da veia (seta verde).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
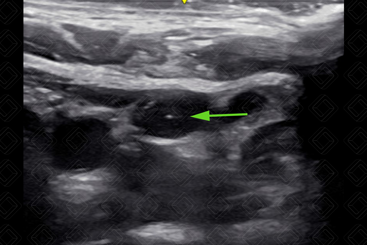 Figura 8.
Visualização da agulha no interior da veia jugular interna direita (seta verde).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
Figura 8.
Visualização da agulha no interior da veia jugular interna direita (seta verde).
Créditos:
Dr. Igor Biscotto - Rio de Janeiro/RJ.
16. Aspirar sangue confirmando posicionamento da agulha dentro do vaso.
17. Passagem do fio-guia e demais passos igualmente ao procedimento não guiado. Para mais informações, acesse Cateterização Venosa Central (de Curta Permanência).
18. Checar com o ultrassom o posicionamento adequado do fio-guia intravascular antes de iniciar a dilatação e a passagem do cateter venoso central.
19. Após o procedimento, pode-se realizar infusão rápida de solução salina agitada para confirmar adequado posicionamento do cateter na transição cavoatrial – sinal do redemoinho do átrio direito ( right atrial swirl sign ) ou sinal das bolhas de ar.
20. É possível realizar USG direcionada do tórax para avaliar ausência de pneumotórax mediante a detecção do deslizamento pulmonar bilateral após a inserção do CVC na veia jugular.
- Necessidade de um aparelho de USG no serviço;
- Exige experiência e qualificação técnica do operador.
-
As principais complicações incluem:
- Punção arterial inadvertida;
- Pneumotórax;
- Hematoma;
- Hemotórax.
Observação! O uso da ultrassonografia reduz os riscos associados à punção da veia jugular interna quando realizado por profissional capacitado.
Autoria principal:
Gabriel Pietrobon Martins (Medicina de Emergência).
Revisão:
Yuri de Albuquerque (Medicina Intensiva).
-
Equipe adjunta:
- Rafael Arruda Alves (Emergencista com especialidade em Emergência Pediátrica e Medicina Intensiva);
-
Vinicius Zofoli (Terapia Intensiva).
Soares PR, Maia A, Fernandes JR, et al. Point-of-Care Ultrasound Protocol for Insertion and Confirmation of Central Venous Catheter Placement. Cureus. 2022; 14(9):e29259.
Adhikari S, Blaivas M. The Ultimate Guide To Point-Of-Care Ultrasound-Guided Procedures. 1st ed. Philadelphia: Springer, 2020.
Almeida CES. Acesso Vascular: O Impacto da Ultrassonografia. Revista do Hospital Israelita Albert Einstein. 2016; 14(4):561-566.
American Institute of Ultrasound in Medicine Practice Parameter for the Use of Ultrasound to Guide Vascular Access Procedures. Journal of Ultrasound in Medicine. 2019; 38(3):E4-E18.
Butcher CH, Aziz S. Orientação Ultrassonográfica para Procedimentos Comuns. In: Levitov AB, Dallas AP, Slonim AD. Ultrassonografia à Beira do Leito na Medicina Clínica. Porto Alegre: Artmed, 2013.
Franco-Sadud R, Schnobrich D, Mathews BK, et al. Recommendations on the Use of Ultrasound Guidance for Central and Peripheral Vascular Access in Adults: A Position Statement of the Society of Hospital Medicine. Journal of Hospital Medicine. Society of Hospital Medicine. 2019; 14(9):E1-E22.
Pellegrinim JA, Mendes PV, Costa Filho RC, et al. Acesso Vascular Guiado por Ultrassom. In: Assunção, MSC. Ecografia em Terapia Intensiva e na Medicina de Urgência. 1a ed. Rio de Janeiro: Atheneu, 2019.