Sacrocolpopexia Abdominal
Definição: O procedimento consiste na correção do prolapso de cúpula vaginal de mulheres que realizaram histerectomia.
O procedimento consiste na correção do prolapso de cúpula vaginal de mulheres que realizaram histerectomia, apresentando uma taxa de sucesso cerca de 80-90%. Todavia, a correção cirúrgica não exclui a chance de prolapso de outra zona da vagina.
- Prolapso de cúpula vaginal.
- 1 afastador Balfour válvula curva 45 x 80 cm;
- 2 afastadores Farabeuf 1,3 x 12,5 cm;
- 3 espátulas maleáveis 40 x 3 cm;
- 1 espátula Reverdin baioneta;
- 1 espéculo vaginal Collin P nº 1;
- 1 espéculo vaginal Collin M nº 2;
- 1 estojo de inox perfurado;
- 1 histerômetro Collin 28 cm;
- 6 pinças Allis 20 cm;
- 1 pinça Allis 25 cm;
- 1 pinça anatômica dente de rato 12 cm;
- 1 pinça anatômica dente de rato 14 cm;
- 1 pinça anatômica dente de rato 18 cm;
- 1 pinça anatômica dissecção 12 cm;
- 1 pinça anatômica dissecção 14 cm;
- 1 pinça anatômica dissecção 18 cm;
- 8 pinças Backaus 13 cm;
- 1 pinça Cheron 24 cm;
- 1 pinça Collin para instrumentos 1 x 2 – 25 cm;
- 2 pinças Faure artéria-uterina 22 cm;
- 2 pinças Heaney 23 cm;
- 8 pinças Kelly curvas 16 cm;
- 8 pinças Kelly retas 16 cm;
- 2 pinças Kocher curvas 14 cm;
- 6 pinças Kocher retas 14 cm;
- 4 pinças Mixter 24 cm;
- 1 pinça Museaux reta 24 cm;
- 1 pinça Pozzi 24 cm;
- 2 pinças Rochester Carmalt curvas 20 cm;
- 2 pinças Rochester Carmalt retas 20 cm;
- 2 pinças Rochester Pean retas 22 cm;
- 1 porta-agulha Mayo Hegar com Vídea 16 cm;
- 1 porta-agulha Mayo Hegar com Vídea 20 cm;
- 1 Rugina Doyen direita;
- 1 Rugina Doyen esquerda;
- 1 tentacânula;
- 1 tesoura Mayo curva 17 cm;
- 1 tesoura Mayo reta 17 cm;
- 1 tesoura Metzembaum curva 18 cm;
- 1 tesoura Metzembaum curva 20 cm;
- 1 Tesoura Metzembaum curva 22 cm;
- 1 válvula de Doyen 45 x 120 mm;
- 1 válvula de Doyen 45 x 60 mm;
- 1 válvula de Doyen 60 x 90 mm.
1. Anestesia e posicionamento da paciente: Realiza-se anestesia geral e, então, a paciente é colocada em posição supina apoiada em estribos de Allen com as nádegas posicionadas na borda da mesa.
2. Assepsia e antissepsia: Deve-se realizar cateterização de demora com sonda de Foley.
3. Incisão: Deve-se realizar a palpação pela parede abdominal do promontório do sacro. Realiza-se a incisão de Pfannenstiel. É realizada a uma altura que permita acesso a cúpula vaginal e ao promontório.
4. Afastamento do intestino: Utilizando um afastador autorretrátil (ex.: Balfour ou Bookwalter), realiza-se o afastamento do intestino em bloco. Feito isso, deve-se tentar afastar o sigmoide mais à esquerda, objetivando maior facilidade no acesso ao sacro.
5. Identificação das estruturas anatômicas: Deve-se realizar a identificação da bifurcação da aorta e dos vasos ilíacos. Em seguida, palpa-se os vasos sacrais mediais. Essa etapa objetiva localizar os ureteres para reduzir o risco de lesão, principalmente durante a sutura no sacro.
6. Incisão peritoneal: Com o auxílio de pinças, realizamos a elevação do peritônio na linha média sobrejacente ao promontório do sacro e realizamos a incisão em direção caudal até o fundo de saco de Douglas, criando um túnel que irá abrigar a tela. Ao final da cirurgia, quando realizada, a rafia da incisão faz com que a tela fique abaixo do peritônio, reduzindo a chance de aderência entre a tela e o intestino.
7. Escolha do local de sutura no sacro: Frequentemente, optamos por realizar a fixação proximal da tela no ligamento longitudinal anterior ao nível de S1 ou ao nível do promontório do sacro, uma vez que, quando realizada ao nível de S3 ou S4, apresenta maior risco de lesão no plexo venoso.
8. Complicações hemorrágicas: Durante a sacrocolpopexia, a complicação hemorrágica mais frequente é à custa da lesão do plexo venoso pré-sacral e dos vasos sacrais médios. Na vigência de complicações hemorrágicas, é fundamental o conhecimento da anatomia pélvica para realizar a compressão imediata do vaso e manter por alguns minutos. Por vezes, pode ser necessário o uso de clipes e suturas para conter o sangramento e corrigir a lesão.
9. Aplicação das suturas no sacro: Visando identificar o ligamento longitudinal anterior, realiza-se, com uma esponja cirúrgica de Kitner, a divulsão suave removendo a gordura e o tecido areolar do sacro. Com fios permanentes 2-0, duplamente armados, montados sobre agulhas SH, realiza-se a sutura ao nível de S1 a S4, devendo ser preferencialmente ao nível de S1, como citado anteriormente. Os pontos devem distar entre si 0,5 cm, e suas respectivas agulhas fixadas e mantidas com pinças de hemostasia (Figura 1).
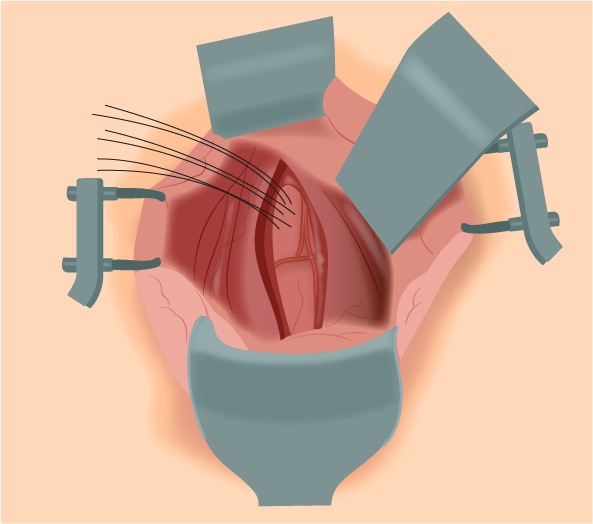 Figura 1.
Aplicação das suturas no sacro.
Adaptada de:
Hoffman BL, et al., 2014
Figura 1.
Aplicação das suturas no sacro.
Adaptada de:
Hoffman BL, et al., 2014
10. Dissecção da parede anterior da vagina: Realiza-se a elevação da cúpula vaginal com um stent vaginal e, então, faz-se uma incisão transversal no peritônio que recobre a cúpula e, subsequentemente, inicia-se a dissecção cortante e divulsão separando a parede anterior da vagina da bexiga, se estendendo por 5 a 6 cm na direção caudal no plano acima da camada fibromuscular para fixação da tela. Caso seja aberta acidentalmente a parede vaginal anterior, deve-se realizar a sutura com fio de absorção lenta 2,0 ou 3,0 em duas camadas imbricadas (Figura 2).
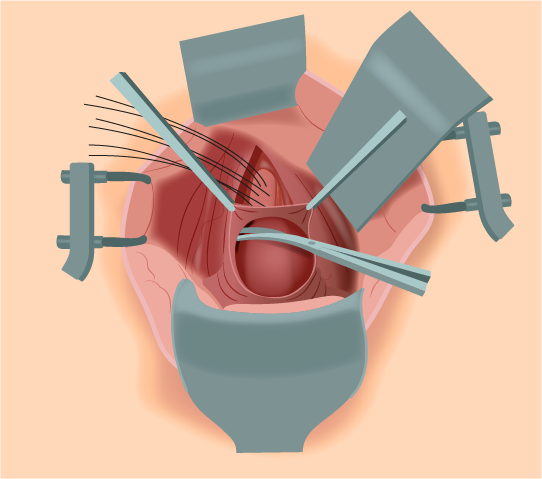 Figura 2.
Dissecção da parede anterior da vagina.
Adaptada de:
Hoffman BL, et al., 2014
Figura 2.
Dissecção da parede anterior da vagina.
Adaptada de:
Hoffman BL, et al., 2014
11.
Dissecção da parede posterior da vagina:
Com pinças Allis, segura-se a cúpula vaginal, libera-se a pressão no espaçador EEA e, então, realiza-se a abertura do peritônio vaginal que cobre a parede posterior da vagina. Identifica-se o espaço retovaginal e, após a sua abertura, deve-se realizar divulsão até o nível do corpo perineal.
12. Aplicação da tela em posição posterior: Preparam-se duas peças da tela em formato retangular do tamanho da superfície da parede vaginal anterior ou posterior dissecada, colocando-as esticadas para posterior fixação ao sacro com fio não absorvível 2-0. Neste momento, realizam-se seis pontos de sutura (duas fileiras de três pontos) nas bordas da tela, fixando-a à camada fibromuscular da parede vaginal posterior. Sempre deve-se evitar realizar a rafia na cúpula vaginal, devido à vascularização escassa na área, o que aumenta a chance de erosão da sutura e da tela (Figura 3).
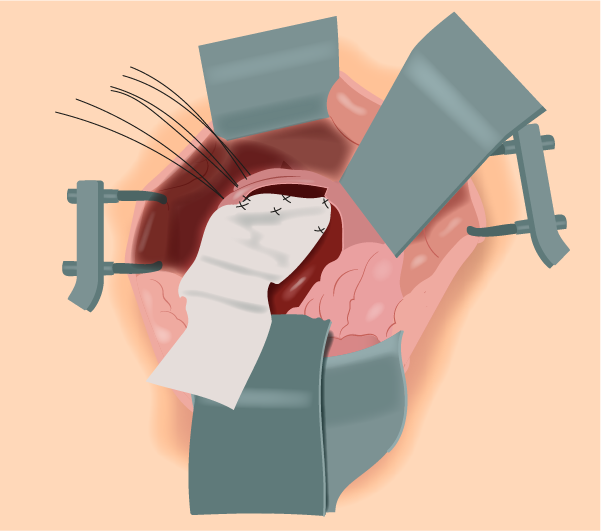 Figura 3.
Tela posterior fixada e drapeada para a frente - as suturas inicialmente aplicadas no sacro são vistas ao fundo.
Adaptada de:
Hoffman BL, et al., 2014
Figura 3.
Tela posterior fixada e drapeada para a frente - as suturas inicialmente aplicadas no sacro são vistas ao fundo.
Adaptada de:
Hoffman BL, et al., 2014
13. Aplicação da tela em posição anterior: Realiza-se a sutura da tela na parede anterior da vagina, da mesma forma como descrito no item 12. Todavia, o tamanho da tela deve ser menor que a fixada na parede posterior (Figura 4).
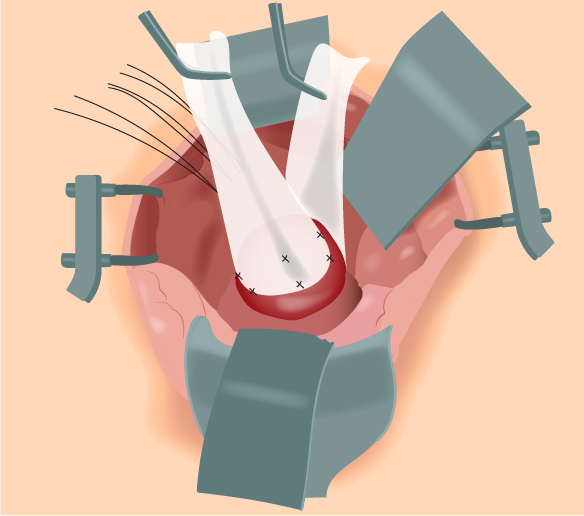 Figura 4.
Telas anterior e posterior posicionadas.
Adaptada de:
Hoffman BL, et al., 2014
Figura 4.
Telas anterior e posterior posicionadas.
Adaptada de:
Hoffman BL, et al., 2014
14. Passagem da tela pelo túnel peritoneal: Ao serem fixadas as telas nas posições anteriores e posteriores, ambas são passadas pelo túnel peritoneal até a altura do sacro.
15. Fechamento do peritônio vaginal: Usando um fio de absorção lenta 2-0, realiza-se a sutura do peritônio sobre a cúpula vaginal.
16. Ajuste da tela e fixação ao sacro: Retira-se o stent vaginal e, então, realiza-se o toque vaginal. O comprimento adequado da tela é estimado tracionando a tela cranialmente no sacro com a mão abdominal simultaneamente à palpação do prolapso via vaginal. A suspensão apical deve promover redução do prolapso da cúpula, bem como dos segmentos apicais da parede vaginal. Nessa etapa, as seis agulhas dos três pontos duplamente armados das suturas no sacro são aplicadas a partir da extremidade proximal da tela, e os pares, então fixados à tela, ao ligamento longitudinal anterior (Figuras 5 e 6).
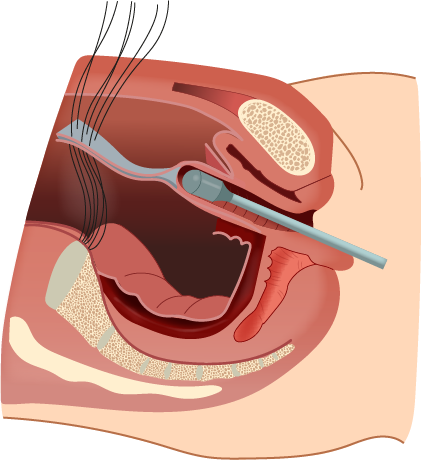 Figura 5.
Fixação da tela ao sacro.
Adaptada de:
Hoffman BL, et al., 2014
Figura 5.
Fixação da tela ao sacro.
Adaptada de:
Hoffman BL, et al., 2014
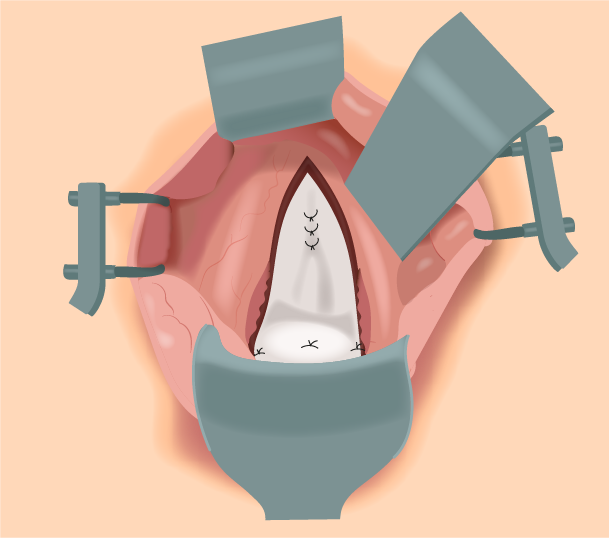 Figura 6.
Posição final da tela.
Adaptada de:
Hoffman BL, et al., 2014
Figura 6.
Posição final da tela.
Adaptada de:
Hoffman BL, et al., 2014
17. Fechamento do peritônio: Na altura do promontório do sacro, o peritônio é fechado sobre a tela, ficando esta recoberta por ele (Figura 7).
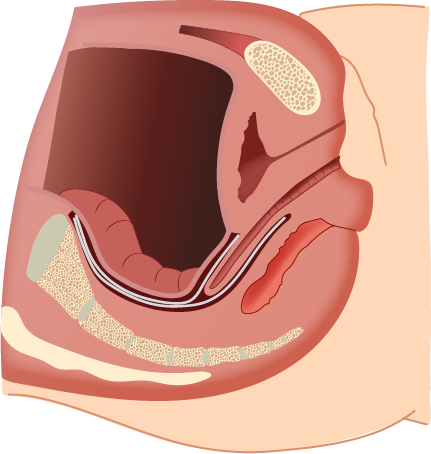 Figura 7.
Fechamento do peritônio.
Adaptada de:
Hoffman BL, et al., 2014
Figura 7.
Fechamento do peritônio.
Adaptada de:
Hoffman BL, et al., 2014
18. Cistoscopia: Visando assegurar a integridade dos ureteres, deve-se realizar a cistoscopia.
19. Fechamento do abdome: Realiza-se síntese da parede abdominal por planos anatômicos.
- Retirar cateter de Foley no dia seguinte ao procedimento;
- Evitar relações sexuais e exercício físico por 6 semanas;
- Emulsificante oral de fezes para evitar constipação intestinal.
- Erosão da tela;
- Dispareunia;
- Hematoma pélvico;
- Constipação ou obstipação;
- Alteração na motilidade intestinal;
- Erosão das suturas realizadas.
Autoria principal: Camilla Luna (Ginecologista e Obstetra pela UERJ e FEBRASGO, especialista em Reprodução Humana pela AMB).
International Urogynecologial Association. Sacrocolpopexy. [Internet]. (Acesso em 24 jul. 2025).
Culligan PJ, Blackwell L, Goldsmith LJ, et al. A randomized controlled trial comparing fascia lata and synthetic mesh for sacral colpopexy. Obstet Gynecol. 2005; 106(1):29-37.
Geoffrion R, Larouche M. Guideline No. 413: Surgical Management of Apical Pelvic Organ Prolapse in Women. J Obstet Gynaecol Can. 2021; 43(4):511-523.1.
Hoffman BL, Schorge JO, Schaffer JI, et al. Ginecologia de Williams. 2 ed. Porto Alegre: Artmed; 2014.
Shen WJ, Lu YX, Liu X, et al. Effectiveness of abdominal minimal incision sacrocolpopexy for advanced pelvic organ prolapse. Zhonghua Fu Chan Ke Za Zhi. 2021; 56(5):328-34.