Ventilação Bolsa-máscara_ Técnica 2 Thumbs Down
Durante uma tentativa de intubação orotraqueal (IOT) sem sucesso, caso o paciente apresente dessaturação (<90%), é necessário interromper a tentativa e realizar ventilação de resgate até a melhora da hipoxemia. A técnica de ventilação com bolsa-válvula-máscara (BVM), apesar de subestimada, é fundamental na abordagem da via aérea. Quando realizada de modo eficaz, pode tirar o paciente de uma situação de hipoxemia grave após falha na tentativa de IOT, permitindo tempo para estabelecer uma nova estratégia para obter uma via aérea definitiva. Neste conteúdo veremos como otimizar a ventilação com esse dispositivo, utilizando a técnica "2 Thumbs Down".
- Falha na tentativa de IOT, com hipoxemia (Sat <90%);
- Paciente sem drive respiratório (ex.: após bloqueio neuromuscular ou paciente com TCE grave).
-
Relativas (não há contraindicações absolutas - é necessária avaliação caso a caso):
- Distorção anatômica pode atrapalhar o acoplamento (ex.: trauma grave de face);
- Nos pacientes com cirurgias de traqueia e de pulmão (ex.: pneumectomia), deve-se ter atenção para manter a válvula de PEEP aberta e evitar barotrauma;
- Pacientes com resíduo gástrico apresentam risco de broncoaspiração, sendo necessário considerar a passagem de sonda nasogástrica antes da ventilação com BVM.
- Luvas de procedimento, máscara cirúrgica, touca e óculos de proteção;
- Material para monitorização de dois acessos venosos periféricos;
- Cânula orofaríngea e/ou nasofaríngea;
- BVM ligada em fonte de oxigênio;
- Laringoscópio (lâminas e pilhas de reserva);
- Tubo orotraqueal (TOT) de diferentes tamanhos;
- Uma seringa de 10 mL;
- Fio-guia moldado na forma de taco de hóquei (há diferentes formatos);
- Máscara não reinalante e cânula nasal de oxigênio;
- Aspirador ligado e testado com sonda de aspiração;
- Capnógrafo;
- Estetoscópio;
- Fixador de TOT;
- Material de resgate de via aérea: videolaringoscópio, bougie, máscara laríngea, kit de cricotireotomia (bisturi, bougie e TOT 6.0).
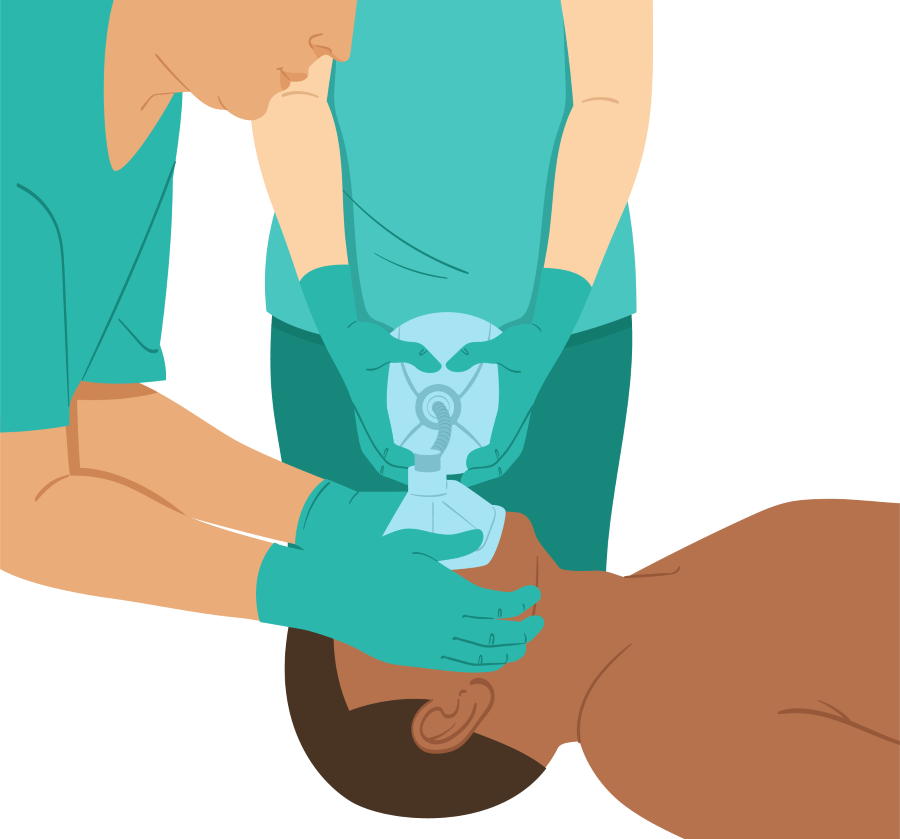
1. Solicite ajuda, pois a técnica é mais eficaz se um profissional realizar o acoplamento da máscara, enquanto o outro realiza as ventilações através da bolsa.
2. Confira se há vazamentos no dispositivo (com a válvula de PEEP fechada).
3. Abra a válvula de PEEP para evitar barotrauma.
4. Conecte a BVM à fonte de oxigênio, em
flush rate
(abra o fluxômetro de parede além do limite da régua de parede), para garantir que a bolsa reservatório permaneça cheia.
5. Realizar o acoplamento da máscara ao rosto do paciente, garantindo vedação adequada.
6. Fazer um C com a mão, pegar no ambu, abrir a via aérea (VA) do paciente e depois apoiar a máscara no paciente. Começar pela parte nasal e descer a máscara ao C; segurar a máscara e pegar com os outros dedos na parte óssea da mandíbula para evitar trauma. Abrir a VA e fazer uma ventilação. Essa é a técnica clássica do C e do E.
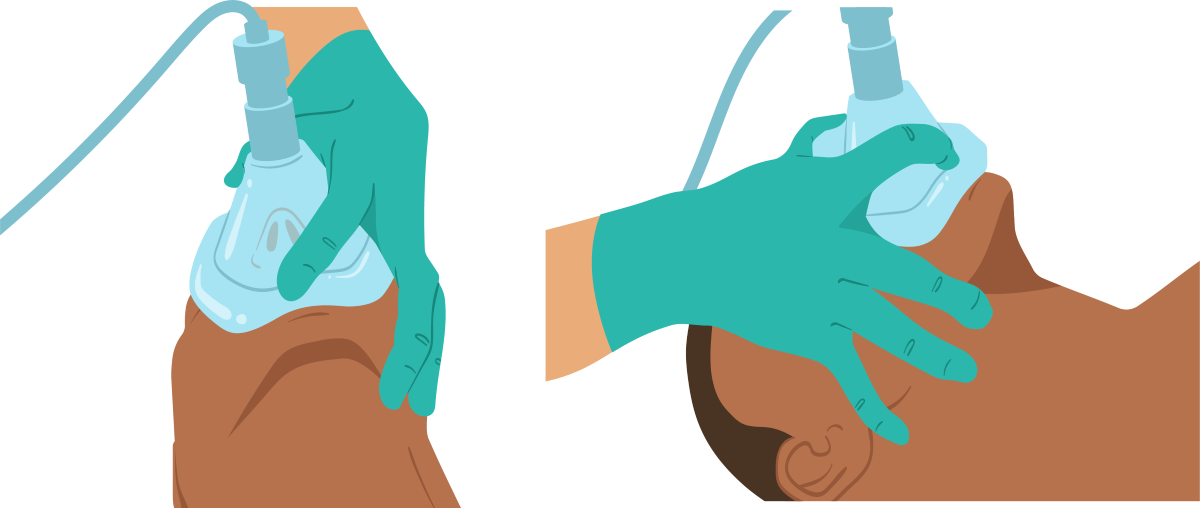

7. Outro profissional irá realizar a ventilação através da compressão da bolsa.
8. Outra opção é realizar a técnica "2 Thumbs Down": pegar na máscara só com os polegares e forçar a máscara para baixo, com todos os outros quatro dedos pegando na parte óssea da mandíbula e abrindo a VA com chin-lift . Em seguida, um ajudante irá realizar as ventilações.
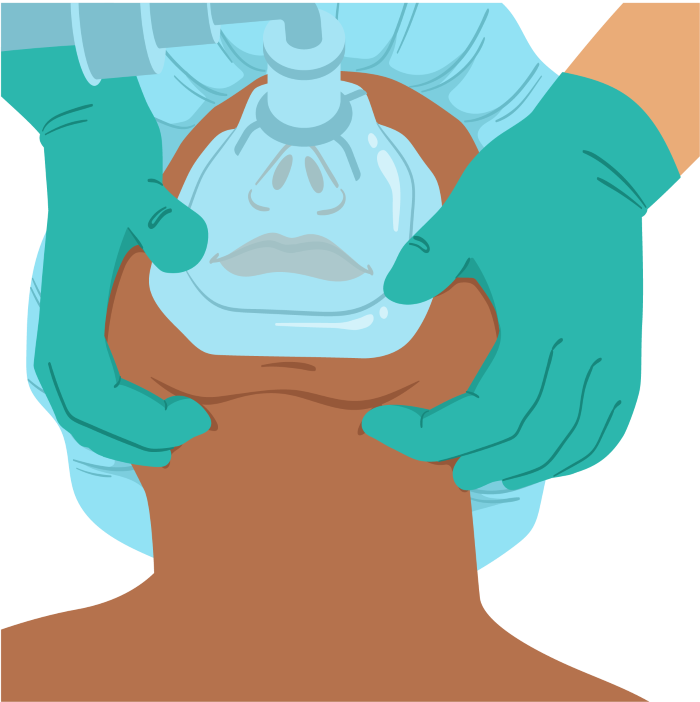
9. Como a bolsa possui capacidade para 1.000 mL de volume corrente (Vc), a compressão de metade dela é suficiente para fornecer 500 mL de Vc. A compressão exagerada da bola pode gerar volutrauma e barotrauma.
10. Mantenha compressão da bolsa em uma frequência suficiente para o volume-minuto que você espera obter. Por exemplo, pacientes que estão sendo submetidos à IOT por acidose respiratória precisam de frequências respiratórias (FRs) altas, enquanto pacientes submetidos à IOT para proteção de via aérea podem ser ventilados com FRs mais baixas.
11. Independentemente do cenário, sempre viabilize tempo para esvaziamento completo do pulmão antes de fornecer ventilação subsequente.
12. Caso haja resistência para a ventilação (ex.: queda da base de língua), realize passagem de cânula orofaríngea ou nasofaríngea.
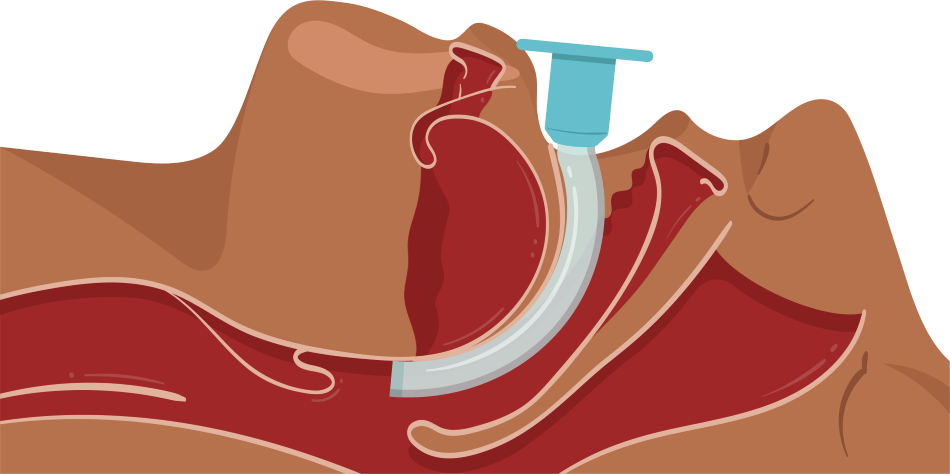
13. Caso essa medida não seja efetiva, realize a passagem de máscara laríngea.
14. Caso o paciente ainda não ventile de maneira adequada através da máscara laríngea bem-posicionada, com hipoxemia persistente, é necessário realizar uma cricotireotomia de emergência.
15. Aguarde a melhora da saturação do paciente antes de realizar uma nova tentativa de IOT. Tente mudar a estratégia em relação à tentativa anterior.
- Idealmente sempre realize a ventilação BVM com 2 pessoas;
- Sempre teste o dispositivo antes do uso e confira se este está conectado a uma fonte de oxigênio;
- Tenha um plano para abordagem da via aérea (conforme explicado no texto sobre os "7 Ps da intubação" ) e compartilhe com a equipe. Assim, no caso de falha da ventilação com BVM, todos envolvidos saberão os próximos passos: tentativa de ventilação com Máscara laríngea , seguida de Cricotireotomia no caso de falha.
- Hipoxemia com risco de PCR;
- Lesão de traqueia durante tentativas de intubação;
- Pneumotórax por barotrauma (volume corrente excessivo durante ventilações);
- Hipoventilação com acidose respiratória e risco de PCR (volume corrente e/ou frequência das ventilações insuficientes);
- Broncoaspiração.
Procedimento em Vídeo
Autoria principal: Vinicius Zofoli (Terapia Intensiva).
Revisão: Filipe Amado (Terapia Intensiva).
Brown III CA, Sakles JC, Mick NW, et al. The Walls Manual of Emergency Airway Management. 6th ed. Philadelphia: Wolters Kluver; 2022.
Heidegger T. Management of the Difficult Airway. N Engl J Med. 2021; 384(19):1836-47.
Soleimanpour M, Rahmani F, Morteza Bagi HR, et al. Comparison of Three Techniques on Facility of Bag-Mask Ventilation: Thenar Eminence, E-O and E-C. Anesth Pain Med. 2018; 8(4):e74226.