Eletroencefalograma
Definição: O eletroencefalograma (EEG) é um exame complementar que lê a atividade elétrica no couro cabeludo, gerada por estruturas cerebrais. Trata-se de um procedimento completamente não invasivo, que pode ser aplicado repetidamente em pacientes adultos e crianças, com praticamente nenhum risco ou limitação.
-
Um EEG pode determinar mudanças na atividade cerebral que contribuem para o diagnóstico de distúrbios cerebrais, podendo ser útil para:
- Investigar a epilepsia e localizar a origem da crise;
- Localizar e avaliar áreas cerebrais após traumatismo craniano, acidentes vasculares, tumor, cefaleia etc.;
- Testar vias aferentes (por potenciais evocados);
- Monitorar o envolvimento cognitivo (ritmo alfa);
- Investigar o distúrbio do sono e sua fisiologia;
- Profundidade de anestesia;
- Monitorar o estado de alerta (coma e morte cerebral);
- Testar os efeitos da droga na epilepsia;
-
Monitorização cirúrgica.
Princípios do Exame
Os grupamentos de neurônios corticais interagem uns com os outros por meio de sinapses. Entre esses neurônios, há um ambiente aquoso no qual existe um fluxo de moléculas com cargas elétricas (positivas e negativas). Esse fluxo e as diferenças de concentração iônica nos meios intra e extracelulares geram a diferença de potencial.
O campo elétrico no volume condutor, formado pelos componentes aquosos que rodeiam os neurônios é o que gera atividade elétrica cerebral, que pode ser mensurada no couro cabeludo ao se colocar eletrodos de escalpo que se comportam como transdutores de corrente iônica celular em corrente elétrica.
Orientações aos Pacientes
- Evite qualquer alimento/bebida com cafeína no dia do exame;
-
Tome seus medicamentos habituais, salvo instruções para suspendê-los;
-
Lave o cabelo na noite anterior ou no dia do teste, mas não use condicionadores, cremes para o cabelo,
sprays
ou gel para pentear;
-
Os produtos de cabelo podem dificultar a aderência dos adesivos que prendem os eletrodos ao seu couro cabeludo;
-
Se você deve dormir durante o teste EEG, seu médico pode pedir que você durma menos ou evite dormir na noite anterior ao seu teste.
Técnicas Especializadas
-
Métodos específicos podem ser empregados para melhorar a detecção de descargas epileptiformes interictais (IEDs) e a sensibilidade do teste:
- A hiperventilação aumenta a taxa de descargas generalizadas na epilepsia de ausência na infância e em outras epilepsias generalizadas;
- A estimulação fótica induz IEDs em alguns indivíduos com epilepsia generalizada idiopática e, com pouca frequência, em pacientes com convulsões focais decorrentes do lobo occipital;
- Sono e privação de sono: O sono é um ativador neurofisiológico da epilepsia; a privação do sono parece aumentar as IEDs;
- Inserção especial de eletrodos (podem ser desconfortáveis para os pacientes e estão associados a um aumento do artefato, o que também aumenta o potencial de erros de interpretação).
Montagem
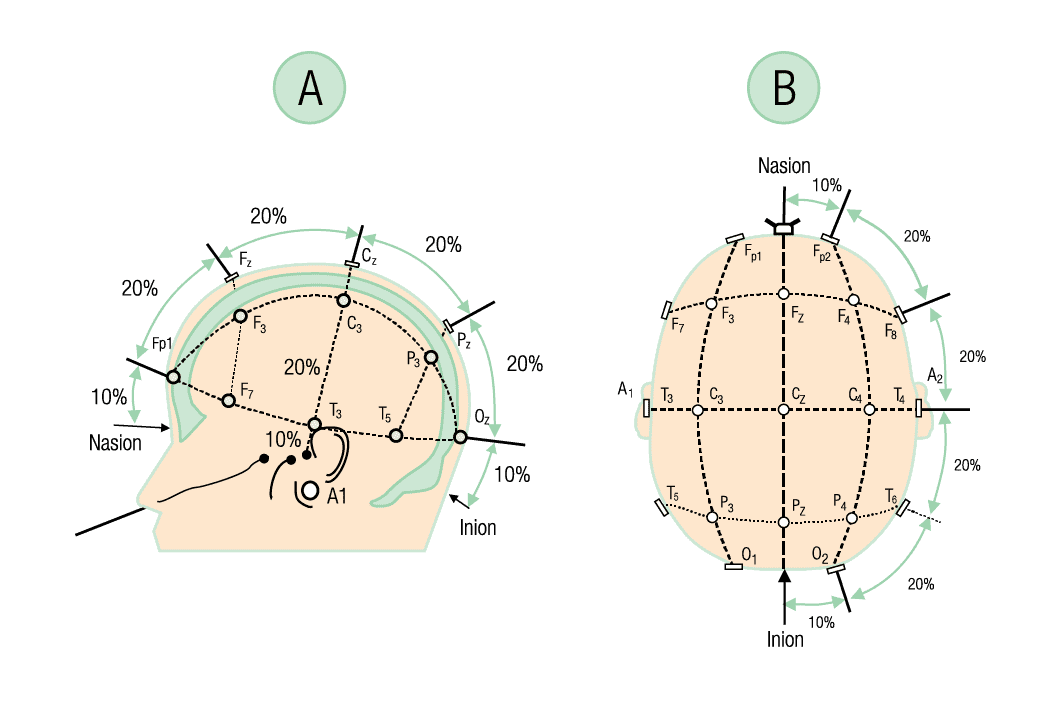
Sistema Internacional 10-20
O sistema de posicionamento internacional 10-20 consiste na colocação dos eletrodos em distâncias que variam entre 10% e 20% de pontos de referência estabelecidos no crânio.
Ele é composto por 21 eletrodos: 19 posicionados no couro cabeludo e dois nas regiões auriculares (denominados pela letra A).
A posição de cada eletrodo sobre o couro cabeludo é designada por uma letra e por um número. As letras correspondem aos nomes dos lobos cerebrais subjacentes, com exceção da região central, que representa áreas de proximidades do sulco central, e da região frontopolar, que se refere à porção anterior do lobo frontal.
Os números indicam o hemisfério: números ímpares (hemisfério esquerdo) e números pares (hemisfério direito).
Os eletrodos da linha média são identificados pela letra da região seguida da letra Z (de zero), evitando-se o uso do algarismo “0” para não confundir com a letra O de occipital.
Fp – frontopolar, F – frontal, C – central, P – parietal, T – temporal e O – occipital.
-
Eletrodos auriculares:
- A1 – auricular esquerdo;
-
A2 – auricular direito.
-
Eletrodos da linha média:
- Fz – frontal médio;
-
Pz – parietal médio;
-
Cz – central médio.
-
Esquerdo:
- Fp1 – frontopolar;
-
F3 – frontal;
-
F7 – temporal anterior;
-
T3 – temporal médio;
-
C3 – central;
-
P3 – parietal;
- T5 – temporal posterior;
-
O1 – occipital.
-
Direito:
- Fp2 – frontopolar;
-
F4 – frontal;
-
F8 – temporal anterior;
-
T4 – temporal médio;
-
C4 – central;
-
P4 – parietal;
-
T6 – temporal posterior;
- O2 – occipital.
Amplitude e Frequências
-
A atividade elétrica em cada canal de EEG pode ser descrita em termos de amplitude e frequência. A amplitude das gravações típicas de EEG varia de 5 a 200 microvolts, mas a maioria das gravações EEG de fundo está na faixa de 20 a 50 microvolts. A frequência da atividade de EEG é expressa de acordo com a seguinte terminologia:
- Delta – 0 a 4 Hz;
- Teta – 4 a 8 Hz;
- Alfa – 8 a 13 Hz;
- Beta – 13 a 30 Hz;
- Gama – > 30 Hz.
No exame eletroencefalográfico normal de um adulto acordado com os olhos fechados, há um ritmo alfa de 8,5 a 12 Hz, máximo na parte posterior da cabeça, denominado ritmo posterior dominante. A amplitude do alfa cai anteriormente, onde há atividade beta de baixa voltagem. O ritmo alfa torna-se mais baixo (atenua) ou desaparece completamente quando os olhos se abrem, e se torna mais alto (aumenta) quando os olhos se fecham.
Descargas Epileptiformes Interictais
- A maioria das descargas epileptiformes interictais (IEDs) tem polaridade negativa no couro cabeludo e é seguida por uma onda lenta (isto é, um complexo de ondas espiculares). Embora essas duas características não sejam critérios necessários, elas são úteis para distinguir IEDs de outros tipos de atividade paroxística, incluindo eletrodos ou outros artefatos. Elas também se relacionam intimamente com os fenômenos fisiológicos subjacentes que ocorrem no nível celular;
- Vários fatores podem influenciar a sensibilidade de um achado de IED para o diagnóstico de epilepsia: o número de estudos de EEG, duração do EEG, frequência de convulsões, tempo do EEG em relação à crise recente, terapêutica, síndrome epiléptica, sensibilidade da técnica e idade;
- As IEDs são raras em pacientes sem histórico de convulsões;
-
Algumas condições estão associadas à presença de IEDs no EEG, mas não implicam em epilepsia:
- "Spikes " occipitais em pessoas cegas (especialmente aqueles que são cegos congenitamente);
- Retirada de barbitúricos de ação curta e benzodiazepínicos, certos distúrbios metabólicos (como hipocalcemia, uremia e desequilíbrio de diálise), além de altos níveis de drogas de lítio, neurolépticos (especialmente Clozapina), Bupropiona e antidepressivos tricíclicos têm sido associados a IEDs, mesmo na ausência de convulsões concomitantes. Essas condições também estão associadas a um limiar de convulsão mais baixo;
-
Erro na interpretação do exame.
Descargas Periódicas Lateralizadas
- As descargas periódicas lateralizadas (LPDs) são definidas por pontas lateralizadas e persistentes, ondas agudas ou ondas lentas de contorno nítido que ocorrem com uma taxa de repetição quase regular, tipicamente 0,5 a 2 Hz;
- LPDs são mais frequentemente observadas no contexto de lesões agudas, relativamente grandes e destrutivas, como infarto cerebral ou hemorragia, encefalite, abscesso ou malignidade cerebral de rápido crescimento. Em crianças, as LPDs também estão associadas a encefalopatias difusas crônicas;
- As LPDs geralmente se resolvem ao longo de vários dias a semanas com a recuperação da doença aguda, mas sua presença aumenta o risco de desenvolver epilepsia sintomática remota.
Descargas Periódicas Independentes Bilaterais
- As descargas periódicas independentes bilaterais (BIPDs) são mais frequentemente observadas em associação com infecções agudas do sistema nervoso central (especialmente encefalite por herpes simplex), encefalopatia anóxica e epilepsia crônica grave. Esse padrão também é altamente associado a convulsões. Em comparação com as LPDs, as BIPDs estão associadas a lesões cerebrais mais graves, pior estado neurológico e maior mortalidade, provavelmente relacionados à gravidade da doença subjacente.
Descargas Periódicas Generalizadas
- As descargas periódicas generalizadas (DGGs) são menos comuns que as LPDs, mas ainda são frequentemente observadas em pacientes gravemente enfermos.
Armadilhas na Interpretação
Autoria principal: Felipe Nobrega (Neurologia).
Revisão:
Danielle Calil (Neurologia).
Ebersole JS, Pedley TA. Current practice of clinical electroencephalography. 4th ed. Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins, 2014.
Libenson MH. Practical approach to electroencephalography. Philadelphia: Elsevier, 2009.
Rios-Pohl L, Yacubian EM. O ABC de um registro eletroencefalográfico: da teoria à clínica. Rio de Janeiro: Revinter, 2016.