Ressonância Magnética de Joelho
Definição: H ormônio glicoproteico gonadotrópico, produzido pela parte anterior da hipófise (adeno-hipófise). O hormônio luteinizante (LH) é um heterodímero, composto estruturalmente de uma subunidade alfa (que é similar àquela que compõe o hormônio estimulador da tireoide [TSH] , a gonadotrofina coriônica humana [hCG] e o hormônio foliculoestimulante [FSH] ), e uma subunidade beta (que é específica do LH e confere sua função biológica).
Sinônimos: Hormônio luteinizante; Hormônio luteotrófico; Luteotrofina; hLH; LH sérico; LH - Sangue.
Observação! Nos homens, ele também pode ser denominado "hormônio estimulante das células intersticiais" (ICSH).
Sua produção é regulada pelo hormônio liberador de gonadotrofinas (GnRH) e pelos hormônios sexuais: estrogênio e progesterona
, nas mulheres; e testosterona
nos homens.
Nas mulheres, o LH, em conjunto com o FSH,
promove o desenvolvimento (crescimento e maturação) dos folículos ovarianos, além de induzir a secreção de estrôgenio (pelas células tecais e granulosa) e da ovulação nos folículos maduros. Ao lado do FSH,
ele também estimula a secreção de estradiol
pelos folículos maduros.
Já nos homens, esse hormônio, também conhecido como ICSH, estimula, nos testículos, as células intersticiais de Leydig a produzirem testosterona.
Nos ciclos ovulatórios normais, sua concentração no período pré-ovulatório é, geralmente, maior (fase folicular), ocorrendo um pico de concentração no período próximo à ovulação, que diminui durante a pós-ovulação (fase lútea).
O LH é secretado de maneira pulsátil, apresentando uma meia-vida, geralmente, menor que a do FSH.
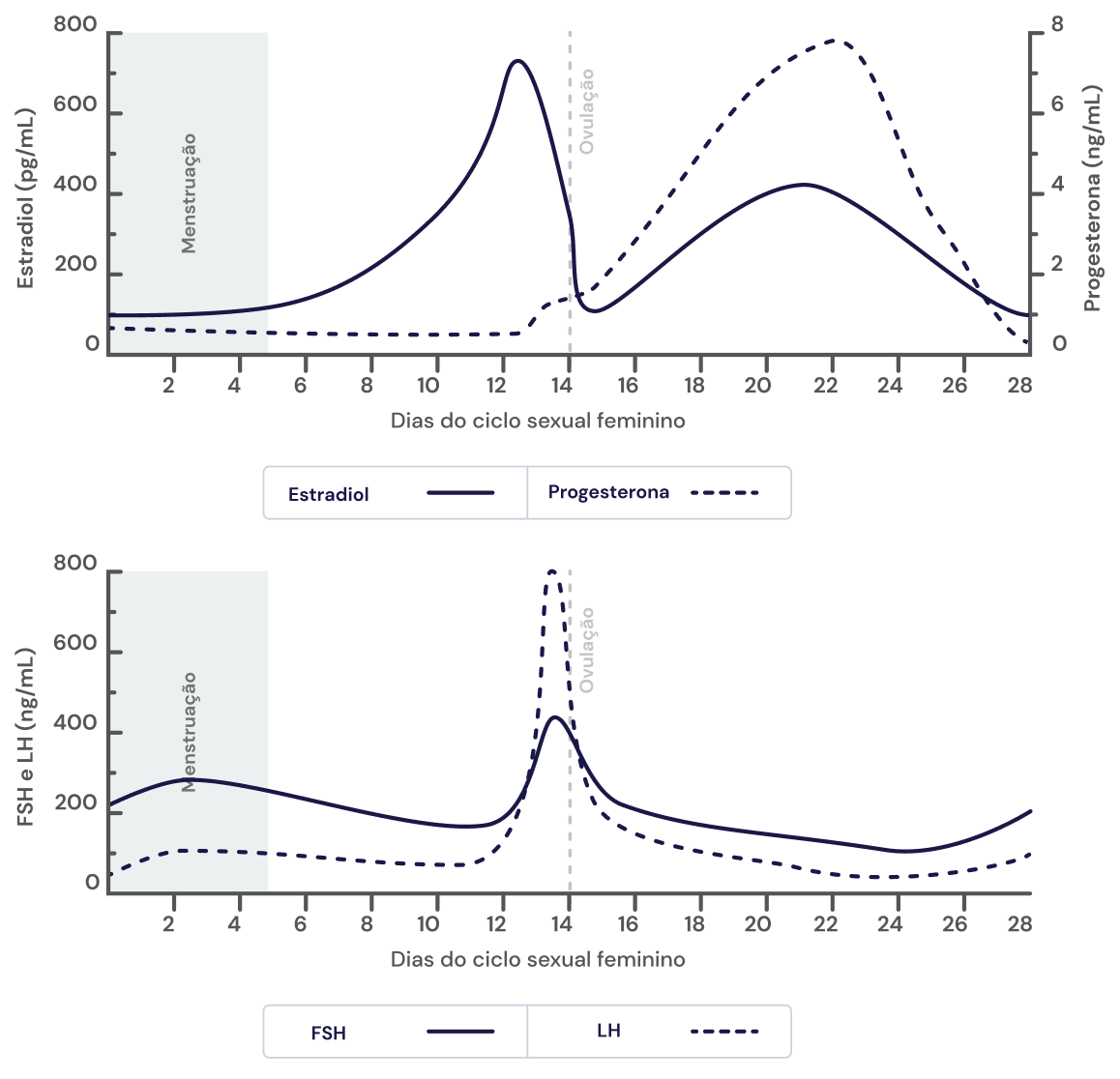 Figura 1
.
Teores plasmáticos hormonais durante o ciclo menstrual bifásico normal.
Gráfico adaptado de:
Kanaan S, 2019
Figura 1
.
Teores plasmáticos hormonais durante o ciclo menstrual bifásico normal.
Gráfico adaptado de:
Kanaan S, 2019
-
Indicações:
Geralmente solicitado em conjunto com o FSH
para:
- Avaliação de infertilidade em homens e mulheres;
- Distinção da falência gonadal primária e secundária;
- Investigação de ginecomastia e alterações menstruais, incluindo oligomenorreia e amenorreia;
- Análise de puberdade precoce em crianças;
- Acompanhamento de mulheres em reprodução assistida;
- Diagnóstico de síndrome do ovário policístico;
- Investigação de pseudo-hermafroditismo;
-
Auxílio diagnóstico de distúrbios hipofisários.
Como solicitar:
LH.
-
Orientações ao paciente:
- Se o método utilizado for o radioimunoensaio, a administração recente de radioisótopos deve ser evitada;
- Em algumas metodologias, a biotina (vitamina B7) pode interferir no resultado. Sugere-se, a critério médico, a suspensão dessa vitamina nas 72 horas que antecedem a coleta;
- Informar a data da última menstruação (DUM).
- Tubo para soro (tampa vermelha/amarela). Aguardar a devida retração do coágulo, centrifugar a amostra por 15 minutos e armazenar o material sob refrigeração (2 a 8°C);
- Material: sangue;
- Volume recomendável: 1 mL.
 Figura 2
.
Tubo para soro - tampa vermelha.
Ilustração
: Caio Lima
Figura 2
.
Tubo para soro - tampa vermelha.
Ilustração
: Caio Lima
 Figura 3
.
Tubo para soro - tampa amarela.
Ilustração
: Caio Lima
Figura 3
.
Tubo para soro - tampa amarela.
Ilustração
: Caio Lima
Crianças pré-púberes: < 1 unidade/L;
Homens adultos: 1 a 9 unidades/L;
-
Mulheres adultas:
- Fase folicular: 1 a 18 unidades/L;
- Meio do ciclo: 20 a 80 unidades/L;
- Fase luteínica: 0,5 a 18 unidades/L;
- Pós-menopausa: 12 a 55 unidades/L.
Observação!
Os valores de referência do LH podem variar de acordo com sexo, idade, fase do ciclo menstrual, ritmo circadiano, Laboratório Clínico e metodologia utilizada.
-
Aumento:
- Hipogonadismo primário;
- Anorquia;
- Azoospermia e oligospermia;
- Falência gonadal;
- Síndrome do ovário policístico;
- Síndrome da feminização testicular completa;
- Síndrome de Klinefelter;
- Síndrome de Turner;
- Síndrome de Swyer;
- Alcoolismo;
- Castração;
- Pós-menopausa;
- Menopausa precoce;
- Puberdade precoce idiopática ou por lesão do sistema nervoso central.
-
Diminuição:
- Falência hipofisária;
- Falência hipotalâmica;
- Hipopituitarismo;
- Síndrome de Kallmann;
- Deficiência isolada de gonadotrofina;
- Puberdade tardia simples;
- Tumores da adrenal ou hiperplasia adrenal congênita;
- Cirurgias ou radiação hipofisária e/ou hipotalâmica;
- Deficiência do hormônio do crescimento (GH);
- Hipotireoidismo primário;
- Exercícios físicos intensos;
- Anorexia nervosa;
- Bulimia;
- Hiperprolactinemia;
- Doenças infiltrativas (ex.: Sarcoidose, Hemocromatose).
Autoria principal: Pedro Serrão Morales (Patologia Clínica e Medicina Laboratorial).
Abbara A, Adams S, Phylactou M, et al. Quantifying the variability in the assessment of reproductive hormone levels. Fertil Steril. 2024; 121(2):334-45.
Lambalk CB. The enigma of the gonadotropin-releasing hormone pulse frequency governing individual secretion of luteinizing hormone and follicle-stimulating hormone. F S Rep. 2023; 4(2 Suppl):27-32.
Novina N, Ritonga MA, Yusuf AS. Gonadotropin levels and underlying diseases in adolescent with secondary amenorrhea. Int J Womens Health. 2023; 15:1397-404.
Kanaan S, Garcia MAT, Xavier AR. Bioquímica Clínica. 3. ed. Rio de Janeiro, RJ: Atheneu; 2022.
Kanaan S. Laboratório com Interpretações Clínicas. Rio de Janeiro, RJ: Atheneu; 2019.
Pagana KD, Pagana TJ, Pagana TN, eds. Mosby’s Diagnostic and Laboratory Test Reference. 14th ed. St. Louis, MO: Elsevier; 2019.
McPherson RA, Pincus MR, eds. Henry's Clinical Diagnosis and Management by Laboratory Methods. 23rd ed. St. Louis, MO: Elsevier; 2017.
Burris CA, Ashwood ER, Burns DE, eds. Tietz Textbook of Clinical Chemistry and Molecular Diagnostics. 4th ed. St Louis, MO: Elsevier; 2006.
Jacobs DS, DeMott WR, Oxley DK, eds. Jacobs & DeMott Laboratory Test Handbook with Key Word Index. 5th ed. Hudson, OH: Lexi-Comp Inc.; 2001.