Crises Falcêmicas em Pediatria
Definição: Situações clínicas agudas decorrentes da falcemização das hemácias de pacientes diagnosticados com anemia falciforme. São consideradas urgências ou emergências clínicas que devem ser avaliadas e tratadas imediatamente.
As crises falcêmicas são decorrentes do processo de falcemização das hemácias, que ocorre quando são expostas a baixas tensões de oxigênio. As hemácias podem aderir ao endotélio e causar alterações inflamatórias e da produção do óxido nítrico. Essas alterações geram episódios de vaso-oclusão, levando a dano tecidual por isquemia e hipóxia.
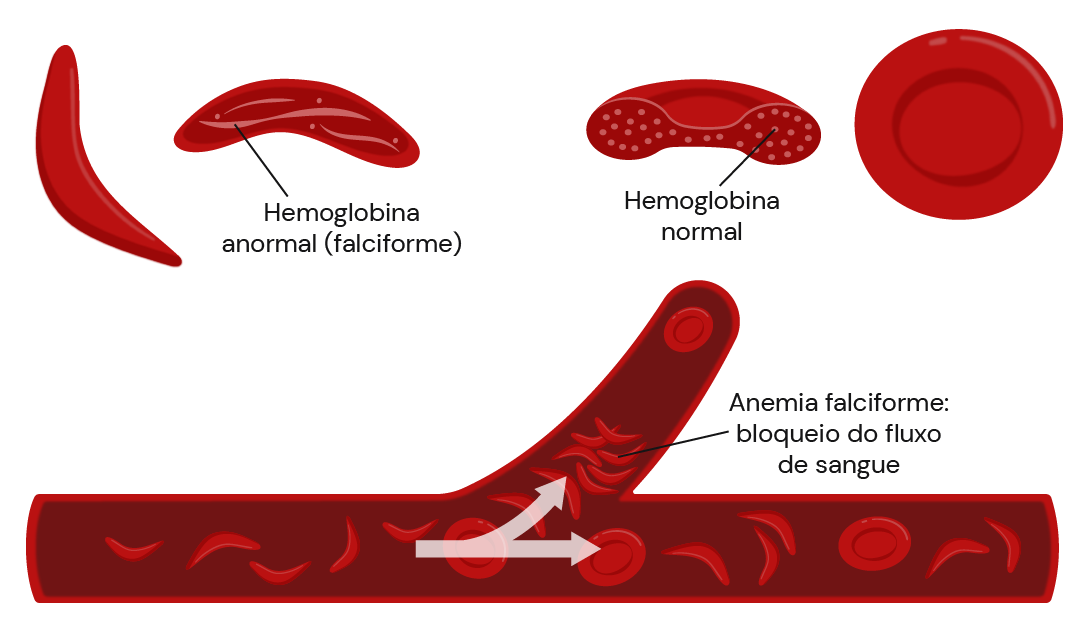 Representação de crises falcêmicas
Representação de crises falcêmicas
-
As crises falcêmicas podem se apresentar como síndromes clínicas distintas, dependendo do sítio acometido e do agente deflagrador. As síndromes mais comuns são:
-
Crise álgica vaso-oclusiva:
Os pacientes apresentam dor intensa em diversos sítios, principalmente extremidades, abdome e dorso. A manifestação mais comum em crianças, principalmente abaixo dos 2 anos, é a dactilite (dedos em salsicha), que pode ocasionar febre, edema difuso do dedo acometido, dor intensa, eritema e calor local. Pode ter caráter migratório. A dor abdominal por crise vaso-oclusiva pode mimetizar processos de abdome agudo;
- Investigar fatores precipitantes : Hipóxia, febre, infecção, acidose, desidratação e exposição ao frio extremo;
- Identificar sinais de gravidade : Febre maior que 38°C, desidratação, palidez, vômitos recorrentes, aumento de volume articular, dor abdominal, sintomas pulmonares agudos, sintomas neurológicos, priapismo e dores que não melhoram com analgésicos comuns;
- Crise de sequestro esplênico: Aumento agudo e doloroso do baço, com queda importante do valor da hemoglobina (podendo alcançar níveis inferiores a 5 g/dL ou com queda de > 20% da hemoglobina basal), presença de reticulocitose (diferencia o sequestro esplênico da crise aplástica), sinais de descompensação hemodinâmica com choque hipovolêmico, com evolução de poucas horas ou até poucos minutos. É mais comum na faixa etária de 5 meses a 2 anos (geralmente após esse período, os pacientes apresentam asplenia funcional);
- Crise aplásica: Costuma ocorrer após processos infecciosos, sendo o eritrovírus B 19 (antigamente parvovírus B 19 ) um clássico causador dessa complicação. As crises são autolimitadas e costumam durar de 7 a 10 dias. Manifesta-se por sintomas de anemia aguda sem aumento esplênico, com reticulocitopenia (é a grande característica que a diferencia do sequestro esplênico), podendo haver sinais de choque hipovolêmico;
-
Síndrome febril:
Infecções (pneumonias, infecções renais, osteomielite, entre outras) são mais frequentes em pacientes com doença falciforme e apresentam grande potencial de letalidade. Portanto, episódios de febre devem ser considerados situações de risco, com necessidade de procedimentos diagnósticos e tratamento imediatos;
- Importante! Em crianças menores de 5 anos, o risco de septicemia ou meningite por Streptococcus pneumoniae é cerca de 400 vezes maior que em outras crianças da mesma faixa etária;
- Exame físico: Em crianças com febre, procurar ativamente sinais de desconforto respiratório, icterícia, sinais de sepse, esplenomegalia, sinais meníngeos, dor óssea, sinais neurológicos que sugiram acidente vascular encefálico (AVE);
-
Síndrome torácica aguda:
Síndrome clínica que deve ser suspeitada na presença de hipoxemia, sintomas respiratórios (taquipneia, dispneia, tosse, dor torácica, hipoxemia) e novo infiltrado pulmonar. Pode ser causada por infecções, embolia de medula óssea necrótica, infarto pulmonar e sequestro pulmonar. Pode ter febre associada em 85% dos casos;
- Quadro clássico: Em crianças menores de 10 anos, há predomínio de febre, tosse e sibilos. Em adultos, é comum dor torácica e em membros, além de dispneia;
- Acidente vascular encefálico: Deve ser suspeitado em pacientes com anemia falciforme que apresentem manifestações neurológicas, tais como hemiparesia, hemiplegia, deficiência do campo visual, afasia, paralisia de nervos cranianos, convulsões e coma;
- Priapismo: Ereção dolorosa e prolongada do pênis, não acompanhada de desejo ou estímulo sexual, que habitualmente persiste por mais de 4 horas. Pode haver, ainda, sintomas como dor abdominal e perineal, disúria, retenção urinária, edema escrotal e aumento de próstata. Mais comum em pacientes acima de 10 anos.
Orientações Gerais
O diagnóstico de uma crise falcêmica é essencialmente clínico, havendo necessidade de exames laboratoriais e radiológicos para diagnóstico diferencial com outras alterações.
Exames laboratoriais de rotina: Hemograma com contagem de reticulócitos. Considerar solicitar função renal, eletrólitos e função hepática em quadros moderados a graves. Considerar tipagem sanguínea ABO e Rh, em casos potencialmente graves (hemotransfusão em potencial) .
-
Em caso de febre e/ou suspeita de sepse:
Exames microbiológicos: culturas (hemocultura e urocultura; solicitar coprocultura se diarreia); radiografia de tórax; sorologia para
Mycoplasma pneumoniae
(opcional).
- Suspeita de infecção urinária (presença de dor lombar): Solicitar EAS e urocultura;
- Suspeita de meningite: Punção lombar em todos os menores de 1 ano de idade e naqueles com sinais clínicos de meningite;
- Suspeita de osteomielite: Radiografia óssea e ressonância magnética contrastada em todos os pacientes com dor óssea e febre alta; avaliar aspiração do local para cultura por ortopedista, dependendo dos exames de imagem.
Se dor abdominal intensa: Ultrassonografia abdominal.
Se suspeita de síndrome torácica aguda: Incluir hemocultura, cultura do escarro (se possível) e BAAR e gasometria arterial (se SaO 2 < 96%, PaO 2 < 75 mmHg ou decréscimo de 25% do valor basal - alta probabilidade de Síndrome Torácica Aguda [STA]).
A USG pulmonar pode detectar a síndrome torácica aguda em crianças com doença falciforme?
Se presença de manifestações neurológicas (diagnóstico diferencial entre AVE isquêmico e meningite): Tomografia computadorizada do crânio e/ou ressonância magnética do crânio; punção lombar com exame do liquor (celularidade, glicorraquia, proteinorraquia, cultura e bacterioscopia do liquor) deve ser realizada em todos os pacientes com manifestações neurológicas acompanhando febre e cefaleia, e em todos os menores de 1 ano com febre e/ou crises convulsivas.
Principais Exames Complementares
-
Hemograma completo com contagem de reticulócitos:
- Indicações: Deve ser realizado em todos os pacientes com crises falciformes;
-
Principais alterações:
Pode demonstrar anemia de graus variados (mais graves nas crises aplásicas e no sequestro esplênico). A contagem de reticulócitos ajuda no diagnóstico diferencial entre a crise aplásica (quando a contagem de reticulócitos é baixa por déficit de produção medular) e o sequestro esplênico (em que a contagem de reticulócitos é alta por compensação medular, uma vez que a hemácia produzida é destruída na periferia);
- Importância na decisão clínica: Avaliar a necessidade de hemotransfusão e diagnóstico diferencial entre os tipos de crise.
-
Radiografia de tórax:
-
Indicações:
Pacientes com febre e/ou sintomas respiratórios (síndrome torácica aguda);
-
Principais alterações:
Pode ser normal ou apresentar infiltrados pulmonares novos sugestivos de pneumonia ou infarto pulmonar (na síndrome torácica aguda);
- Importância na decisão clínica: Comprovação ou descarte de pneumonia em pacientes com febre sem foco.
-
Radiografia e ressonância magnética (RM):
-
Indicações:
Pacientes com crises álgicas ou síndrome febril com suspeitas de osteomielite e/ou artrite séptica;
-
Principais alterações:
Podem apresentar sinais radiológicos sugestivos de osteomielite aguda (destruição óssea metafisária, imagens em "corroído de traça"). A RM com contraste (gadolínio) é capaz de diferenciar áreas de osteonecrose avascular, complicação também comum nesses pacientes, artrite séptica e osteomielite;
- Importância na decisão clínica: Orienta o tratamento para infecções ósseas e articulares no diagnóstico diferencial das síndromes febris.
-
Ultrassonografia de abdome:
- Indicações: Pacientes com crise álgica abdominal, associada ou não a febre, e em crises de sequestro esplênico;
-
Principais alterações:
Podem apresentar alterações sugestivas de doenças abdominais agudas (ex.: apendicite) e, nos casos de sequestro esplênico, demonstram esplenomegalia;
- Importância na decisão clínica: Ajudam no diagnóstico diferencial da síndrome febril associada à dor abdominal (abdome agudo x crise álgica) e no diagnóstico de crise de sequestro esplênico.
-
Punção lombar:
- Indicações: Pacientes menores de 1 ano com febre e de qualquer idade com sinais clínicos de meningite;
-
Principais alterações:
A punção lombar pode demonstrar aumento da celularidade com predomínio de polimorfonucleares, nos casos de meningite bacteriana, ou de linfócitos, nos casos de meningite viral; ocorre hiperproteinorraquia e hipoglicorraquia nos casos de meningite bacteriana;
- Importância na decisão clínica: Importante no diagnóstico diferencial das síndromes febris e nos casos de suspeita de AVE.
-
TC/RM de crânio:
- Indicações: Pacientes com sinais neurológicos sugestivos de AVE; pacientes com febre e presença de sinais neurológicos focais;
-
Principais alterações:
Pode haver aparecimento de lesões sugestivas de isquemia nos casos de AVE. Pacientes com febre e sinais neurológicos podem apresentar sinais sugestivos de hipertensão intracraniana ou de abscessos cerebrais;
- Importância na decisão clínica: Útil no diagnóstico diferencial das síndromes neurológicas nos pacientes falcêmicos.
-
O diagnóstico diferencial se estabelece entre as causas infecciosas precipitantes de crises falcêmicas e outros quadros de doença álgica:
- Crise álgica vaso-oclusiva;
- Osteomielite;
- Artrite séptica;
- Pneumonia/síndrome torácica aguda;
- Pielonefrite;
- Sinovite;
- Apendicite.
-
Se quadro de anemia aguda com sinais de choque hipovolêmico, estabelecer diagnóstico diferencial entre:
- Sepse grave;
- Sequestro esplênico;
- Crise aplásica.
-
Na presença de quadro neurológico, suspeitar de:
-
AVE;
- Meningite bacteriana.
-
Internação hospitalar:
Indicada em pacientes menores de 5 anos com temperatura acima de 38,3°C; pacientes com sinais de toxemia, hipotensão, má perfusão capilar periférica, leucocitose (> 30.000/mm
3
) ou leucopenia (< 500/mm
3
), contagem de plaquetas < 100.000/mm
3
; história de sepse prévia por pneumococo; desidratação; níveis de Hb < 5 g/dL; desconforto respiratório; suspeita de osteomielite ou meningite. Durante internação, realizar hemograma com contagem de reticulócitos a cada 2 dias, no mínimo.
- Se crise álgica sem complicações: Considerar internação hospitalar se analgesia oral por mais de 8 horas sem melhora da dor;
- Se priapismo: Realizar internação em casos que não haja melhora com o tratamento domiciliar em um período de 2 horas;
- Se síndrome torácica aguda, AVE, crise aplástica e sequestro esplênico: Todos devem ser internados.
Internação em CTI: Pacientes com insuficiência respiratória com necessidade de ventilação mecânica (invasiva ou não invasiva), instabilidade hemodinâmica, sinais neurológicos agudos e na suspeita de crise de sequestro esplênico (pelo risco de instabilidade hemodinâmica de evolução rápida).
Alta hospitalar: Pacientes podem receber alta com antibiótico oral se estiverem afebris por pelo menos 72 horas, sem toxemia e com nível de hemoglobina seguro.
Princípios do Tratamento
-
Avaliação e tratamento da dor:
Quantificar a dor entre 1-10 (ou qualquer outra escala de dor aplicável) e realizar tratamento seguindo três níveis de dor:
- Nível 1: Dor graduada entre 1 a 3 - utilizar analgésicos não opioides (Dipirona, Paracetamol);
- Nível 2: Dor graduada entre 4 a 6 - utilizar analgésico não opioide + anti-inflamatório não esteroide (Diclofenaco, Ibuprofeno, Cetorolaco, Tenoxicam, Cetoprofeno) alternadamente, de modo que receba medicações a cada 3 ou 4 horas;
- Nível 3: Dor graduada entre 6 a 10 - utilizar opioides (Codeína, Tramadol, Morfina) além do analgésico não opioide e anti-inflamatório não esteroide.
| Analgesia | ||
| Droga | Dose | Frequência |
| Dipirona | 15-25 mg/kg/dose VO/IM/EV | 4/4 ou 6/6 horas |
| Paracetamol | 15 mg/kg/dose VO | 4/4 ou 6/6 horas |
| Diclofenaco | 2-3 mg/kg/dia VO | 8/8 horas |
| Ibuprofeno | 4-10 mg/kg/dose VO | 4/4 ou 6/6 horas |
| Adultos: 200-400 mg VO | ||
| Tenoxicam | 0,2-0,4 mg/kg VO/EV | 24/24 horas |
| Adultos: 10-20 mg VO/EV | ||
| Cetorolaco | 0,2 mg/kg/dose VO (máx.: 10 mg) | 4/4 ou 6/6 horas |
| Dose inicial: 0,6 mg/kg (máx.: 30 mg); depois 0,2-0,4 mg/kg/dose IM (máx.: 20 mg) | ||
| Cetoprofeno | 1-2 mg/kg/dose VO/IM (máx.: 4 mg/kg ou 200 mg/24 horas) | 6/6 ou 12/12 horas |
| Codeína (para ≥ 12 anos) | 0,5-1 mg/kg/dose VO/IM/SC (máx.: 60 mg) | 4/4 horas |
| Tramadol (evitar em <12 anos) | 1-2 mg/kg/dose VO/SC/EV | 4/4 ou 6/6 horas |
| Adultos: 50-100 mg VO/SC/EV (máx.: 400 mg/dia) | ||
| Morfina | Em ≤ 6 meses: 0,08-0,1 mg/kg/dose VO; 0,025-0,03 mg/kg/dose EV/SC | 4/4 ou 6/6 horas |
| Em > 6 meses, crianças e adolescentes com < 50 kg: 0,2-0,5 mg/kg/dose VO (máx.: 15-20 mg/dose); 0,05-0,2 mg/kg/dose EV/IM | ||
| Em > 6 meses, crianças e adolescentes com ≥ 50 kg: 15-20 mg VO; 2-5 mg EV/IM | ||
Se a dose pediátrica exceder a dose de adulto, considerar a menor dose de adulto e titular.
Retirada de analgésicos: Realizar retirada gradual das medicações analgésicas após 24 horas sem sintomas álgicos, da mais potente para a menos potente, uma a cada 24 horas.
Hidratação: Aumentar ingesta hídrica via oral e, em casos de internação hospitalar, realizar hidratação de manutenção. Não hiper-hidratar, pois os pacientes com anemia falciforme frequentemente
Oxigenioterapia: Para manter SpO 2 ≥ 94% ou PaO 2 > 70 mmHg.
Crise aplástica: Tratamento de suporte, hidratação, avaliar hemotransfusão e acompanhamento com hemograma com contagem de reticulócitos.
Broncodilatadores: Indicados na presença de sibilância: Salbutamol spray 4 a 10 jatos via inalação com espaçador e máscara a cada 20 minutos, 3 vezes, em um ciclo total de 60 minutos (tentativa de resgate da crise). Conduzir o caso como descrito no conteúdo específico de Asma em pediatria.
-
Antibioticoterapia:
Deve ser realizada o mais rápido possível, de preferência após coleta de culturas (lembrando que a coleta das culturas não deve atrasar o início do antibiótico).
- Antibiótico de escolha na suspeita de meningite: Ceftriaxona 100 mg/kg/dia EV dividido de 12/12 horas;
- Antibiótico de escolha na suspeita de infecção grave NÃO meningite: Com suspeita de infecção por Streptococcus pneumoniae e Haemophilus influenzae ou osteomielite por Staphylococcus aureus ou Salmonella sp. , fazer Cefuroxima 150 mg/kg/dia EV dividido de 8/8 horas;
- Se síndrome torácica aguda/pneumonia: Ceftriaxona 100 mg/kg/dia EV dividido de 12/12 horas ou Cefuroxima 150 mg/kg/dia EV dividido de 8/8 horas, associada à Claritromicina 15 mg/kg/dia EV dividido de 12/12 horas em caso de infiltrado intersticial na radiografia de tórax;
- Suspensão de antibióticos: Se não for detectada nenhuma etiologia na avaliação da febre, os antibióticos podem ser suspensos após 72 horas se não houver crescimento bacteriano nas culturas.
-
Priapismo:
- Tratamento ambulatorial: Analgesia simples (Dipirona 25 mg/kg/dose VO de 6/6 horas), aumento da ingesta hídrica, estímulo à realização de exercícios físicos (caminhada) e à micção, dar banhos mornos;
- Tratamento hospitalar: Hidratação e analgesia parenteral, oxigenioterapia até um período de 4 horas. Se não ocorrer melhora do quadro, após 4 a 6 horas, deve-se solicitar avaliação de um urologista. Hemotransfusões podem ser necessárias em quadros de priapismos que não se resolvem com medidas conservadoras (evitar Hb ≥ 10 g/dL).
Hemotransfusão nas Crises Falcêmicas
-
Principais indicações:
- Anemia sintomática aguda;
- Crise aplásica;
- Crise hiper-hemolítica;
- Sequestro esplênico;
- Acidente vascular encefálico;
- Síndrome torácica aguda;
- Cirurgia com anestesia geral;
- Cirurgia oftalmológica;
- Manejo do priapismo;
- Infecção grave com anemia sintomática;
- Prevenção de recorrência de AVE em crianças;
- Prevenção do primeiro AVE em crianças;
- Gravidez complicada;
- Doença renal crônica;
- Hipertensão pulmonar grave e não responsiva à hidroxiureia.
Como fazer: Quando indicado, realizar hemotransfusão de 10-15 mL/kg de concentrado de hemácias filtradas e fenotipadas para evitar aloimunização. Sempre solicitar hemoglobina pré e pós-transfusional. Manter Hb em torno de 10 g/dL para evitar hiperviscosidade.
Crise álgica não complicada: Indicada hemotransfusão somente nos casos com queda de hemoglobina > 20% em relação ao valor basal do paciente. Não tem benefício na resolução ou prevenção da crise álgica.
Síndrome torácica aguda: Realizar hemotransfusão (10-15 mL/kg) em casos de PaO 2 < 70 mmHg, queda de 25% do nível basal de PaO 2 da pessoa, insuficiência cardíaca congestiva ou insuficiência cardíaca direita aguda, pneumonia rapidamente progressiva, acentuada dispneia com taquipneia, envolvimento multilobar, queda da Hb ≥ 2 g/dL do valor basal. Não elevar a hemoglobina pós-transfusional para > 10 g/dL.
Crise de sequestro esplênico: Corrigir a hemoglobina até 9-10 g/dL com hemotransfusão. Cuidado para não haver aumento acentuado dos níveis de Hb com hiperviscosidade sanguínea, sempre observar o valor da hemoglobina após transfusão.
Acidente vascular encefálico: Realizar hemotransfusão assim que suspeitado o diagnóstico. É importante realizar punção lombar para excluir meningite. Se hemoglobina basal ≥ 9 g/dL, realizar transfusão de troca.
Pacientes com necessidade de hemotransfusão de rotina/hipertransfusão podem necessitar de tratamento com quelantes de ferro. Dentre as opções, encontram-se a Desferroxamina (uso parenteral) e a Deferiprona (uso oral acima de 10 anos de idade).
Acidente vascular encefálico: Após o evento agudo, o paciente deve ser mantido em regime de hipertransfusão para manter a HbS < 30%, por tempo indeterminado.
Realizar doppler transcraniano em todos os pacientes de idades entre 2 e 17 anos anualmente. Se a velocidade das artérias cerebrais do polígono de Willis estiver aumentada, deve-se incluir a criança em regime de hipertransfusão, pois há aumento do risco de ocorrência de AVE. Avaliar uso de hidroxiureia.
Crise de sequestro esplênico: Esplenectomia em crianças acima de 5 anos, após realizar vacinação adequada contra Streptococcus pneumoniae . Em crianças abaixo de 5 anos, realizar programa de hemotransfusão crônica ou hipertransfusão, mantendo HbS < 30%. Ensinar aos pais dos pacientes a palpar o baço de seus filhos e avaliar aumentos súbitos do órgão, procurando serviço de emergência.
Autoria principal: Dolores Silva (Pediatria pela UERJ).
Borhade MB, Patel P, Kondamudi NP. Sickle Cell Crisis. 2024 Feb 25. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025. (Acesso em: 02 abr. 2025).
Kane I, Kumar A, Atalla E, Nagalli S. Splenic Sequestration Crisis. 2023 Jun 5. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025. (Acesso em: 02 abr. 2025).
Kliegman RM, St. Geme J. Nelson Textbook of Pediatrics. 21st ed. Philadelphia: Elsevier; 2020.
Ministério da Saúde (BR). Secretaria de Atenção à Saúde, Departamento de Atenção Especializada. Doença falciforme: condutas básicas para tratamento. Brasília: Ministério da Saúde; 2012.
Ministério da Saúde (BR). Secretaria de Atenção à Saúde, Departamento de Atenção Especializada. Manual de condutas básicas na doença falciforme. Brasília: Ministério da Saúde; 2006.
Ministério da Saúde (BR). Doença falciforme: condutas básicas da linha de cuidado. Brasília: Ministério da Saúde; 2015.
Sociedade Brasileira de Pediatria. Tratado de pediatria. 6. ed. Barueri: Manole, 2024. E-book. p.v2-594. (Acesso em: 02 abr. 2025).
Stape A. Manual de normas: Terapia intensiva pediátrica. 2 ed. São Paulo: Sarvier, 2011.