Rotação de Opioides
Prescrição Ambulatorial
Orientações ao Prescritor
-
Considerar nos seguintes cenários:
- Eficácia insuficiente: Quando a dor não está bem controlada com o opioide atual, mesmo após ajuste de dose;
-
Efeitos colaterais intoleráveis:
Como náusea, vômito, constipação ou sedação excessiva, que comprometem a adesão ao tratamento;
-
Desenvolvimento de tolerância:
Quando o paciente necessita de doses cada vez maiores para obter o mesmo efeito analgésico;
-
Hiperalgesia induzida por opioide:
Quando há piora da dor à administração do opioide;
-
A mudança da analgesia além dos fatores supracitados pode ser discutida individualmente, levando em consideração custo, via de administração e aceitabilidade do paciente ou familiar responsável.
-
1° passo:
Calcular a dose total de opioide utilizada nas 24 horas (incluir dose habitual + doses extras usadas para o controle da dor):
- Se um único tipo de opioide usado: somar a dose e converter para dose equivalente de Morfina oral;
- Se mais de um tipo de opioide utilizado: converter cada tipo para dose equivalente de Morfina oral e só depois somar tudo;
- Utilizar as tabelas ou proporções de equianalgesia de cada opioide (abaixo).
2º passo:
Diminuir em 25-50% da dose calculada de Morfina VO.
3º passo:
Se dor descontrolada, aumentar 25% da dose total calculada de Morfina VO.
4º passo:
Converter dose de Morfina VO calculada para dose equivalente do novo opioide a ser utilizado (utilize a tabela de conversão mais abaixo).
5º passo:
Distribuir a dose total convertida de acordo com a posologia habitual (ex.: A posologia do Tramadol é 6/6 horas. Logo, se a dose total convertida for 100 mg, a prescrição será 25 mg de 6/6 horas).
-
6º passo:
Lembrar de sempre deixar prescrito dose de resgate com um opioide de ação rápida (preferir morfina VO ou EV/SC).
-
A
dose de resgate é 1/10-1/6 da dose total
de equivalência de Morfina VO (ex.: Se o paciente está usando 240 mg de Tramadol VO, isso equivale a 30 mg de Morfina VO, equivalendo a 10 mg de Morfina EV. Logo a dose de resgate será 1/10-1/6 de 10 mg de Morfina. Ou seja, 1-1,6 mg/dose.
Para mais informações sobre dose de resgate e posologia dos Opioides, acesse Abordagem Completa de Controle da Dor em Cuidados Paliativos
e Prescrição do Controle da Dor em Cuidados Paliativos.
| Tabela de Equianalgesia de Opioides | |
| Opioide | Dose equivalente a 30 mg de Morfina VO/dia |
| Morfina (VO) | 30 mg |
| Codeína (VO) | 300 mg |
| Tramadol (VO) | ~240 mg (1/10-1/6) |
| Oxicodona (VO) | 20 mg |
| Tramadol (EV) | 150 mg |
| Morfina (EV/SC) | 10 mg |
| Fentanil (EV) | 100 microgramas (0,1 mg) |
Exemplo: Rotação de Tramadol para Morfina SC/EV
-
O paciente estava em uso de 400 mg/dia de Tramadol VO e precisou realizar 3 doses resgate de Morfina 10 mg para controle da dor. Ainda assim, chegou com dor não controlada.
-
1º passo (calcular dose total do opioide):
400 mg (de Tramadol VO) e 30 mg (Morfina VO).
- Conversão de Tramadol VO para Morfina VO (vide tabela de equianalgesia): 240 mg de Tramadol VO equivale a 30 mg de Morfina VO. Logo, 400 mg de Tramadol VO equivalerá a 50 mg de Morfina;
- Dose total de Morfina oral utilizada: 80 mg (50 + 30).
- 2º passo (diminuir 25-50% a dose): 80 mg - 25% = 60 mg;
- 3º passo (se dor descontrolada, aumentar 25% da dose): 60 mg + 25% = 80 mg de Morfina VO;
- 4º passo (converter dose para o novo opioide): 10 mg de Morfina SC equivalem a 30 mg de Morfina VO. Logo, 80 mg VO equivalem a ~26 mg de Morfina SC;
- 5º passo (distribuir dose conforme posologia do novo opioide): A posologia da Morfina SC é de 4/4 horas (6 doses diárias). Logo, 26/6 = ~4 mg/dose;
- 6º passo (dose de resgate): 1/10 de 26 mg equivalem a ~2,6-4 mg de Morfina EV de resgate;
-
Prescrição final:
Morfina
4 mg SC de 4/ 4 horas (fixo) +
Morfina
4 mg SC até de 4/4 horas, se dor.
- Se dor descontrolada, acionar médico para reavaliações seriadas.
Para mais informações sobre dose de resgate e posologia dos Opioides, acesse Abordagem Completa de Controle da Dor em Cuidados Paliativos
e Prescrição do Controle da Dor em Cuidados Paliativos.
Observação!
As doses e porcentagens sugeridas nas rotações são com base na literatura atual. Contudo, podem ser individualizadas a partir de uma análise minuciosa da dor do paciente. Para casos mais complexos, um médico paliativista ou especialista em dor deverá ser consultado.
Orientações ao Prescritor
-
Considerar nos seguintes cenários:
- Eficácia insuficiente: Quando a dor não está bem controlada com o opioide atual, mesmo após ajuste de dose;
-
Efeitos colaterais intoleráveis:
Como náusea, vômito, constipação ou sedação excessiva, que comprometem a adesão ao tratamento;
-
Desenvolvimento de tolerância:
Quando o paciente necessita de doses cada vez maiores para obter o mesmo efeito analgésico;
-
Hiperalgesia induzida por opioide:
Quando há piora da dor à administração do opioide;
- A mudança da analgesia além dos fatores supracitados pode ser discutida individualmente, levando em consideração custo, via de administração e aceitabilidade do paciente ou familiar responsável.
Existem duas formas de se introduzir a Oxicodona:
Conversão direta
e
Conversão gradual.
-
Método
Conversão direta
:
- Para pacientes hospitalizados com monitoramento próximo;
- Suspender a morfina imediatamente;
- Iniciar a Oxicodona (já com dose reduzida em 25%) na dose calculada dividida em 2 doses diárias;
- Monitoramento rigoroso de efeitos adversos.
-
Método
Conversão gradual
:
- Pacientes frágeis ou ambulatoriais;
-
Reduzir a morfina gradualmente em 25% ao dia;
-
Introduzir a Oxicodona com aumento progressivo da dose ao longo de 3-5 dias;
- Ajustar a dose conforme resposta.
Exemplo: Rotação para Oxicodona pelo Método de Conversão Gradual
Paciente chega ao consultório com dor controlada em uso de 10 mg/dose de Morfina VO de 4/4 horas, porém referindo náuseas persistentes ao qual atribui ao uso da Morfina.
-
1º passo (calcular dose total do opioide):
6 doses de 10 mg de Morfina equivalem a 60 mg de Morfina/dia;
- Não foram realizados resgates para controle da dor. Logo, a dose total será apenas os 60 mg/dia.
- 2º passo (diminuir 25% da dose): 60 - 25% = 45;
- 3º passo (se dor descontrolada, aumentar 25% da dose): Dor controlada. Logo, manteremos 45 mg/dia;
- 4º passo (converter dose para o novo opioide): 30 mg de Morfina VO equivalem a 20 mg de Oxicodona. Logo, 45 mg equivalem a 30 mg;
-
5º passo (distribuir dose conforme posologia do novo opioide):
A posologia da Oxicodona é 2x/dia;
- Observação! O comprimido disponível não pode ser triturado e não existe a formulação em comprimido de 5 mg ou 15 mg. Logo, podemos ajustar a dose para 10 mg de 12/12 horas e titular conforme necessidade.
- 6º passo (dose de resgate): 1/6-1/10 de 60 mg de Morfina VO equivale a ~6-10 mg/dose;
- Prescrição final: Oxicodona 10 mg de 12/12 horas (fixo) + Morfina 10 mg VO até 4/4 horas, se dor;
- No método de conversão direita, retiraríamos a Morfina de imediato e deixaríamos apenas a Oxicodona fixa. Os resgates com Morfina poderiam ser realizados conforme necessidade do paciente.
Para entender a via de administração e mais detalhes da posologia de cada opioide, acesse Abordagem Completa de Controle da Dor em Cuidados Paliativos
e Prescrição do Controle da Dor em Cuidados Paliativos.
Observação!
As doses e porcentagens sugeridas nas rotações são com base na literatura atual. Contudo, podem ser individualizadas a partir de uma análise minuciosa da dor do paciente. Para casos mais complexos, um médico paliativista ou especialista em dor deverá ser consultado.
Prescrição Hospitalar
Orientações ao Prescritor
-
Considerar nos seguintes cenários:
- Eficácia insuficiente: Quando a dor não está bem controlada com o opioide atual, mesmo após ajuste de dose;
-
Efeitos colaterais intoleráveis:
Como náusea, vômito, constipação ou sedação excessiva, que comprometem a adesão ao tratamento;
-
Desenvolvimento de tolerância:
Quando o paciente necessita de doses cada vez maiores para obter o mesmo efeito analgésico;
-
Hiperalgesia induzida por opioide:
Quando há piora da dor à administração do opioide.
Metadona é a droga preferida nesse cenário.
- A mudança da analgesia além dos fatores supracitados pode ser discutida individualmente, levando em consideração custo, via de administração e aceitabilidade do paciente ou familiar responsável.
Existem duas formas de se introduzir a Metadona:
Stop and Go
e
Edmonton 3-Day Switch
.
-
Método
Stop and Go
:
- Para pacientes hospitalizados com monitoramento próximo;
- Suspender a morfina imediatamente;
- Iniciar a Metadona na dose calculada dividida em 2-3 doses diárias;
- Monitoramento rigoroso nas primeiras 72 horas devido ao risco de acúmulo e depressão respiratória.
-
Método
Edmonton 3-Day Switch
:
- Para pacientes ambulatoriais ou de maior risco para efeitos adversos;
- Calcular dose total do antigo opioide usado, converter para Morfina VO ou EV e introduzir essa dose de Morfina no lugar do opioide anterior;
- Reduzir a dose de Morfina em 30-50% no 1º dia e iniciar 30-50% da dose calculada de Metadona;
- No 2º dia, reduzir mais a morfina e aumentar a Metadona;
- No 3º dia, suspender a morfina e manter apenas a Metadona;
- Quanto a dose de resgate: Alguns autores advogam usar a própria Metadona como resgate. Porém, para prescritores menos experientes com seu uso, recomenda-se a Morfina.
-
Conversão para a Metadona:
- Utilize a tabela abaixo ou acesse a Calculadora de Conversão de Opioides.
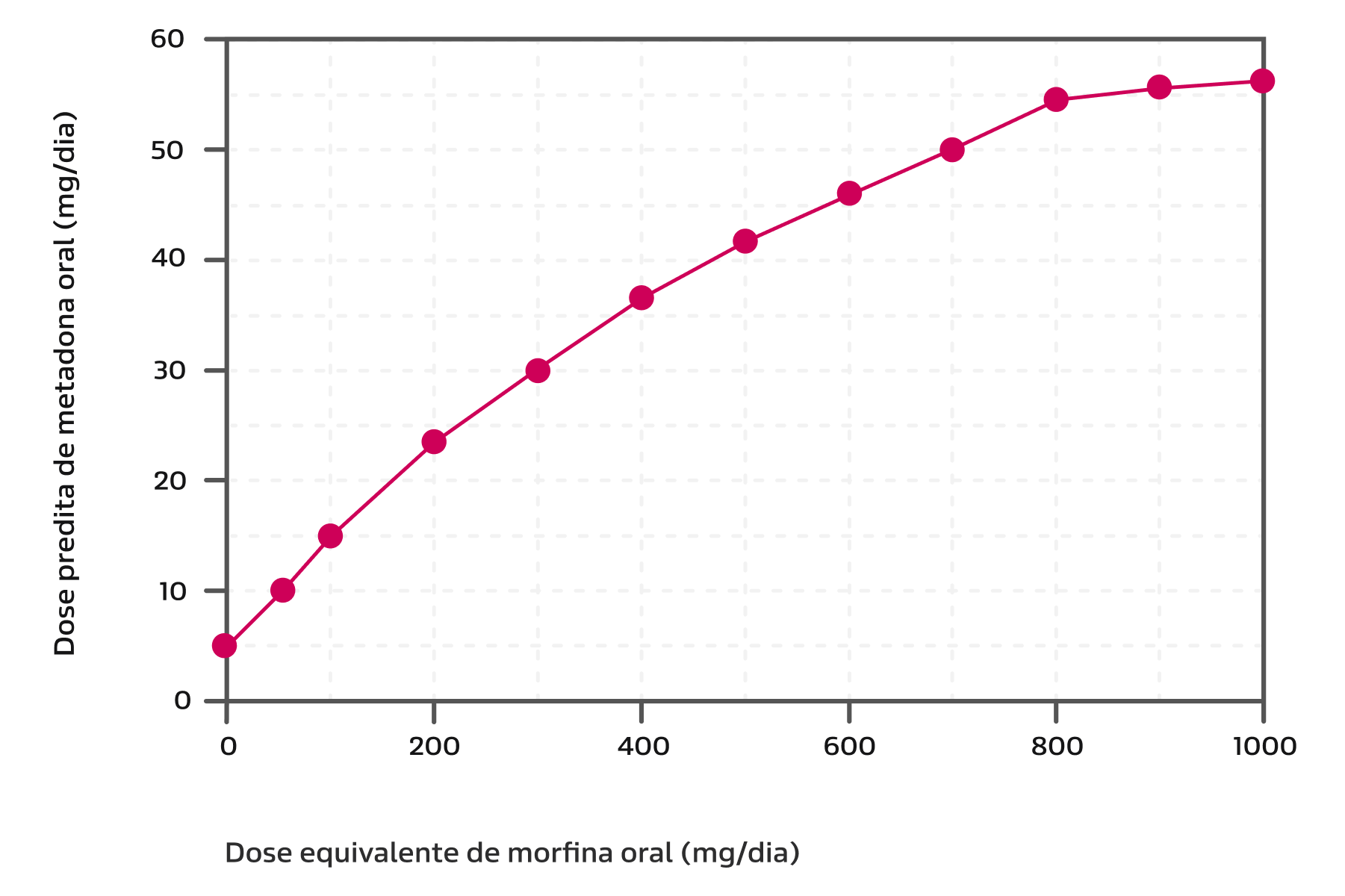 Tabela de conversão da Metadona.
Adaptado de:
Maria PSD et al, 2023
Tabela de conversão da Metadona.
Adaptado de:
Maria PSD et al, 2023
- Monitorar intervalor QT por ECG antes e durante o tratamento com a Metadona.
Para entender a via de administração e mais detalhes da posologia de cada opioide, acesse Abordagem Completa de Controle da Dor em Cuidados Paliativos
e Prescrição do Controle da Dor em Cuidados Paliativos.
Dieta e Hidratação
- Dieta tolerada pelo paciente.
- Hidratação conforme tolerância do paciente.
Exemplo: Rotação para Metadona pelo Método Edmonton 3-Day Switch
Paciente em uso de 100 mg/dia de Morfina EV e realização de 3 resgates de 10 mg de Morfina EV por dia, mantendo dor descontrolada.
- 1º passo (calcular dose total do antigo opioide usado): 100 + 30 = 130 mg de Morfina EV. Isso equivale a 390 mg de Morfina VO;
- 2º passo (reduzir a dose de Morfina em 30-50%): 390 - 30% = 300 mg de Morfina VO. Isso equivale a 30 mg de Metadona (vide tabela de conversão mais acima);
-
3º passo (introdução gradual da Metadona):
- 1º dia (iniciar 30-50% da dose): Iniciar com 15 mg/dia de Metadona (7,5 mg de 12/12 horas) e manter 100 mg de Morfina EV/dia + resgates, se necessário;
- 2º dia (reduzir Morfina e aumentar Metadona): Aumentar para 20 mg de Metadona de 12/12 horas e diminuir para 50 mg de Morfina EV/dia;
-
3º dia (suspender a Morfina e deixar dose plena da Metadona):
Deixar
Metadona
30 mg/dia (15 mg de 12/12 horas ou 10 mg de 8/8h) e retirar Morfina.
- Prescrição final: Metadona 30 mg/dia (15 mg de 12/12 horas ou 10 mg de 8/8 horas) + Morfina 30 mg VO até de 4/4 horas ou 10 mg EV até de 4/4 horas, se dor.
Observação! As doses e porcentagens sugeridas nas rotações são com base na literatura atual. Contudo, podem ser individualizadas a partir de uma análise minuciosa da dor do paciente. Para casos mais complexos, um médico paliativista ou especialista em dor deverá ser consultado.
Profiláticos e Sintomáticos
-
1.
Analgésico e antitérmico:
Se presença de febre ≥ 37,8°C. Escolha uma das opções:
- Dipirona sódica (500 mg/mL) 1-2 g EV até de 4/4 horas (dose máxima: 5 g em 24 horas);
-
Dipirona sódica
gotas
(500 mg/mL) 20-40 gotas VO até de 4/4 horas;
-
Dipirona sódica
500-1000 mg VO até 4/4 horas;
-
Paracetamol gotas
(200 mg/mL) 35-55 gotas VO até de 6/6 horas;
-
Paracetamol
500-750 mg VO até de 6/6 horas.
-
2.
Antiemético:
Se presença de náuseas e/ou vômitos.
Escolha uma das opções:
- Metoclopramida (10 mg/2 mL) 10 mg EV, diluído em água destilada, até de 8/8 horas;
-
Metoclopramida
(4 mg/mL) 50 gotas VO de 8/8 horas;
-
Metoclopramida
10 mg VO de 8/8 horas;
-
Bromoprida
(10 mg/2 mL) 10 mg EV de 8/8 horas;
-
Bromoprida
(4 mg/mL) 1-3 gotas/kg VO de 8/8 horas
-
3.
Proteção gástrica:
Escolha uma das opções:
- Omeprazol (40 mg/10 mL) 20-40 mg VO/EV de 24/24 horas, pela manhã;
-
Pantoprazol sódico
20-40 mg VO de 24/24 horas, em jejum;
- Pantoprazol sódico (40 mg/10 mL) 40 mg EV de 24/24 horas.
Orientações ao Prescritor
-
Considerar nos seguintes cenários:
- Eficácia insuficiente: Quando a dor não está bem controlada com o opioide atual, mesmo após ajuste de dose;
-
Efeitos colaterais intoleráveis:
Como náusea, vômito, constipação ou sedação excessiva, que comprometem a adesão ao tratamento;
-
Desenvolvimento de tolerância:
Quando o paciente necessita de doses cada vez maiores para obter o mesmo efeito analgésico;
-
Hiperalgesia induzida por opioide:
Quando há piora da dor à administração do opioide;
- A mudança da analgesia além dos fatores supracitados pode ser discutida individualmente, levando em consideração custo, via de administração e aceitabilidade do paciente ou familiar responsável.
-
Orientações gerais:
- A conversão para formulações transdérmicas também podem ser realizadas ambulatorialmente;
- A diminuição de 20-30% da dose na conversão para o adesivo é conflitante. As tabelas de equianalgesia buscam já incluir esse valor sem necessidade de ajustes.
-
Cuidados com a Buprenorfina transdérmica:
- A analgesia plena inicia a partir das 72 horas de aplicação. Até lá, deve-se usar Morfina em intervalores regulares de 4/4 horas e conforme necessidade;
- A dose da Morfina será igual ou superior à dose equivalente do opioide que estava usando anteriormente (ex.: se estava usando 240 mg de Tramadol/dia, a dose equivalente será de 10 mg de Morfina EV/dia);
-
Após 24 horas, iniciar desmame gradual da Morfina até retirada total dela nas 72 horas após aplicação do adesivo;
- Se após 72 horas o paciente necessitar de mais de 2 resgates de Morfina por dia, considerar aumento de mais adesivo de Buprenorfina.
Tabela de conversão da Buprenorfina transdérmica:
| Morfina oral (mg/dia) | Buprenorfina transdérmica (micrograma/hora) |
| 12,5-19 |
5
|
| 20-30 | 10 |
| 40-70 | 20 |
| 80-100 | 35 |
| 120-160 | 52,5 |
| 180-240 | 70 |
| 260-320 | 105 |
| 340 | 140 |
Observação! Doses acima de 70 micrograma/hora devem ser avaliadas por médico paliativista ou especialista em dor.
-
Cuidados com o Fentanil transdérmico:
- A analgesia plena inicia a partir das 24 horas de aplicação. Até lá, deve-se usar Morfina em intervalores regulares de 4/4 horas e conforme necessidade;
- A dose da Morfina será igual ou superior à dose equivalente do opioide que estava usando anteriormente (ex.: se estava usando 240 mg de Tramadol/dia, a dose equivalente será de 10 mg de Morfina EV/dia);
- Após 12 horas, iniciar desmame gradual da Morfina até retirada total dela nas 48 horas após aplicação do adesivo;
- Se após 48 horas o paciente necessitar de mais de 2 resgates de Morfina por dia, considerar adicionar mais 12,5 microgramas/hora de Fentanil.
Tabela de conversão do Fentanil transdérmico:
| Morfina oral (mg/dia) | Adesivo de FTD (micrograma/hora) |
| 15 | Não indicado |
| 25-30 | 12 |
| 50 | 25 |
| 100 | 50 |
| 150 | 75 |
| 200 | 100 |
| 250 | 125 |
| 300 | 150 |
Para entender a via de administração e mais detalhes da posologia de cada opioide, acesse Abordagem Completa de Controle da Dor em Cuidados Paliativos
e Prescrição do Controle da Dor em Cuidados Paliativos.
Dieta e Hidratação
- Dieta tolerada pelo paciente.
- Hidratação conforme tolerância do paciente.
Exemplo: Rotação para Buprenorfina Trandérmica
Idoso frágil, em uso de 40 mg de Morfina SC com previsão de alta breve. Optado por rotação para adesivo de Buprenorfina pela facilidade na posologia.
- 1º passo (calcular dose total do antigo opioide usado): 40 mg de Morfina SC, equivalem a 120 mg de Morfina VO;
- 2º passo (conversão para o novo opioide): Pela tabela, 120 mg de Morfina VO equivalem ao adesivo de 52,5 micrograma/hora de Buprenorfina;
-
3º passo (aplicar adesivo e realizar desmame gradual da Morfina):
- 1º dia: Manter 40 mg de Morfina SC ou 120 mg VO, divididos de 4/4 horas e aplicar o adesivo;
-
2º dia em diante:
Iniciar desmame gradual de morfina 25-50% da dose até atingir retirada total com 72 horas da aplicação do adesivo.
-
4º passo (dose de resgate e reajuste do adesivo):
- Dose de resgate: Será 120 mg de Morfina VO divididos de 4/4 horas;
- Se após 72 horas o paciente necessitar de mais de 2 resgates de Morfina por dia, considerar aumento de mais adesivo de Buprenorfina (dose de 5 micrograma/hora ou titular dose conforme quantidade de resgates).
- Prescrição final: Buprenorfina 52,5 micrograma/hora a cada 7 dias + Morfina 20 mg VO até de 4/4 horas, se dor.
Observação!
As doses e porcentagens sugeridas nas rotações são com base na literatura atual. Contudo, podem ser individualizadas a partir de uma análise minuciosa da dor do paciente. Para casos mais complexos, um médico paliativista ou especialista em dor deverá ser consultado.
Exemplo: Rotação para Fentanil Transdérmico
Idoso hígido, em uso de 150 mg de Morfina VO/dia, com dor controlada. Reclama da quantidade diversa de medicações que faz uso e gostaria de simplificar o esquema. Optado rotação de opioide para Fentanil transdérmico.
-
1º passo (calcular dose total do antigo opioide usado):
150 mg de Morfina VO/dia;
- 2º passo (conversão para o novo opioide): Pela tabela, 150 mg de Morfina VO equivalem ao adesivo de 75 microgramas/hora de Fentanil;
- 3° passo (iniciar desmame da Morfina): Retirar 50% da dose da Morfina a partir de 12 horas da aplicação do adesivo;
- 4º passo (retirada da Morfina): Retirar a dose restante da Morfina e manter apenas o Fentanil em até 48 horas da aplicação do adesivo;
-
5º passo (dose de resgate e reajuste do adesivo):
- Dose de resgate: Será de 150 mg de Morfina VO divididos de 4/4 horas;
- Se após 48 horas o paciente necessitar de mais de 2 resgates de Morfina por dia, considerar adicionar mais 12,5 microgramas/hora de Fentanil.
- Prescrição final: Fentanil transdérmico 75 microgramas/hora + Morfina 20 mg até de 4/4 horas, se dor.
Observação!
As doses e porcentagens sugeridas nas rotações são com base na literatura atual. Contudo, podem ser individualizadas a partir de uma análise minuciosa da dor do paciente. Para casos mais complexos, um médico paliativista ou especialista em dor deverá ser consultado.
Profiláticos e Sintomáticos
-
1.
Analgésico e antitérmico:
Se presença de febre ≥ 37,8°C. Escolha uma das opções:
- Dipirona sódica (500 mg/mL) 1-2 g EV até de 4/4 horas (dose máxima: 5 g em 24 horas);
-
Dipirona sódica
gotas
(500 mg/mL) 20-40 gotas VO até de 4/4 horas;
-
Dipirona sódica
500-1.000 mg VO até 4/4 horas;
-
Paracetamol gotas
(200 mg/mL) 35-55 gotas VO até de 6/6 horas;
-
Paracetamol
500-750 mg VO até de 6/6 horas.
-
2.
Antiemético:
Se presença de náuseas e/ou vômitos.
Escolha uma das opções:
- Metoclopramida (10 mg/2 mL) 10 mg EV, diluído em água destilada, até de 8/8 horas;
-
Metoclopramida
(4 mg/mL) 50 gotas VO de 8/8 horas;
-
Metoclopramida
10 mg VO de 8/8 horas;
-
Bromoprida
(10 mg/2 mL) 10 mg EV de 8/8 horas;
-
Bromoprida
(4 mg/mL) 1-3 gotas/kg VO de 8/8 horas
-
3.
Proteção gástrica:
Escolha uma das opções:
- Omeprazol (40 mg/10 mL) 20-40 mg VO/EV de 24/24 horas, pela manhã;
-
Pantoprazol sódico
20-40 mg VO de 24/24 horas, em jejum;
- Pantoprazol sódico (40 mg/10 mL) 40 mg EV de 24/24 horas.
Orientações ao Paciente/Familiar
-
Aplicação do adesivo:
- Em uma área seca, limpa e sem pelos da parte superior do tórax, costas, flanco ou braço;
- Evitar áreas de dobras da pele, regiões com cicatrizes ou pele irritada;
- Se necessário, cortar os pelos com tesoura (não raspar para evitar irritação);
- Não aplicar cremes, óleos ou loções antes da aplicação;
-
Lavar a pele apenas com água e secar bem;
- Evitar tocar na parte adesiva para não comprometer a absorção;
- Ao aplicar, pressionar firmemente por 30 segundos para garantir a aderência;
-
Lavar as mãos após a aplicação para evitar contato acidental com o Fentanil.
-
Troca do adesivo:
- Trocar a cada 3 dias, se Fentanil transdérmico;
- Trocar a cada 5-7 dias, se Buprenorfina transdérmica;
- Se houver perda da adesão antes do tempo, substituir por um novo no mesmo local e recomeçar contagem de dias;
- Rotacionar os locais de aplicação para evitar irritação da pele.
-
Remoção do adesivo:
- Retirar lentamente para evitar danos à pele;
- Lavar a pele com água e sabão se houver resíduos adesivos;
- Não usar álcool ou solventes agressivos.